|
|
|
HELIAAANI
DIS EASEMERGENCY
HEART SKIN
DISEAS
HELIAAANI
EASEMERGENCY
HEART SKIN
DISEAS
HELIAAANI
|
السكري (Diabetes) حالة مرضية مزمنة تتميز بارتفاع معدل السكر في الدم نتيجة عدم
أو نقص إفراز هرمون الأنسولين. أنواع داء السكري: 1. النوع الأول أو ما يسمى بسكري الصغار ( يعتمد في علاجه على
الأنسولين) 2. النوع الثاني أو سكري الكبار (لا يعتمد علاجه على
الأنسولين) 3. سكري الحمل الأعراض: · شعور دائم بالعطش· زيادة في التبول· نقص الوزن (خاصة في النوع الأول)· الشعور العام بالإعياء والتعب· كثرة ألاصابه بالالتهابات وخاصة التهابات الجلدأهمية علاج داء السكري: إن ارتفاع نسبة السكر في الدم لها آثار جانبيه ومضاعفات على خلايا ووظائف أعضاء الجسم وخاصة ألاوعيه الدموية, القلب, الكلى, العيون والأعصاب. كما إن الارتفاع أو الانخفاض المفاجئ في نسبة السكر في الدم قد تؤدي إلى الغيبوبة. العلاج: 1. الغذاء المتوازن: يعتبر الغذاء المتوازن من أهم الخطوات للمحافظة على نسبة طبيعية للسكر في الدم و يتم ذلك بواسطة الخطوات التالية: · المحافظة على روتين غذائي منتظم وخاصة عند الأشخاص الذين يستخدمون الأنسولين كعلاج.· التقليل من الدهون في الطعام وخاصة المشبعة منها و المتواجدة في الزبده والدهون الحيوانية و التعويض باستخدام الزيوت النباتية.· تجنب السكريات البسيطة والمتواجدة في الحلويات, العسل, الكيك والمشروبات الغازية.· الإكثار من الألياف والحبوب.· الإكثار من الخضراوات.· الحد من تناول الكحول.2. الرياضة: وهي الخطوة الثانية المهمة.مثال على ذلك: المشي السريع, التنس, السباحة و الايروبيك. حافظ على ممارسة الرياضة بانتظام ابتداء من 20 دقيقة 3 مرات في الأسبوع مع الزيادة في ذلك حسب المقدرة. 3. الأدوية: يجب المحافظة على تناول الأدوية حسب نصائح الطبيب. 4. الأنسولين:يجب اتباع النصائح التالية: · المحافظة على اخذ الجرعة الصحيحة من الأنسولين عند الموعد المحدد.· تناول وجبات صغيرة ومتعددة خلال اليوم.· المحافظة على قياس نسبة السكر في الدم بشكل منتظم عن طريق استخدام جهاز قياس السكر المنزلي.
|
السكري : علواً او انخفاضاً سيؤذيك
انخفاض السكر : قد يكون سببه تعقيدات العلاج الطبي ويتجلى بالدوار اعياء صداع تعرق ارتجاف وفي حالات قاسية فقدان الوعي والغيبوبة
ارتفاع السكر :قد يحدث بعد تناول مفرط للطعام لا سيما اذا كان الشخص كبيرا في السن او سمينا او مصاب يتجلى اعياء عطش مفرط تنفس قاسي فقدان الوعي
اما الصورة الموحشة لهذا المرض فهي العمى مرض كلوي اصابة وعاء دموي ضرر غير قابل للعلاج للقلب ضغط دم عالي ضربة قطع طرف غيبوبة لماذا نصل الى هذا لأن-اعياء ضعف تبوال المالوف-هذه الاعراض الاولية تكون لطيفة عادة نصف المصابون يالسكر لا يدركون ان عندهم هذا المرض
هذا الاختلال ينشأ من عمليلت الكرببوهيدرات في الجسم والتي تتواجد في الطعام الطبيعي هذه المواد الغذائية تتحول الى شكل من السكر يدعى غلكوز والذي يطوف على طول مجرى الدم حتى البنكرياس التي تتدخل في العمل البنكريس تصنع الانسولين الهرمون الذي يشير الى خلايا الجسم لكي تتشرب الغلكوز داخل الخلية ان الغلكوز سواء كان يستعمل من اجل توليد الطاقة ام من اجل التخزين مثل السمن الشخص مع سكري ينتجقليل من الانسولين او لا انسولين يصبح لديه مناعة لفعل الهرمون الموزع وفق حمية خاصة ان هدف التدخل الحميي للنوع iسيساعد على تخفيض المضاعفات القصيرة والطويلة الامد بواسطة تسوية مستويات سكر الدم
اعرف كربوهيدراتك----
المشكلة التقليدية للمصابين بالسكري كانت تجنب كربوهيدرات بشسيطة ام سكر بسيط مثل سكر المائدة لكي يزيدوا سكر الدم بسرعة ويختارون كربوهيدرات معقدة –نشاء- فاصوليا- بازلاء-لكي يزيدوا سكر الم ببطء اكثر
لكن هذه العقدة افسحت الطريق حديثا الى قواعد احدث طعام المصاب بالسكري يجب ان يحسب عدد من العوامل
الغذاء المأكول وحده قد يؤثر في سكر الدم على نحو مخالف فيما لو أخذ مع غذاء اخر
المواد الغذائية المطبوخة تأثر مغاير لنفس المواد الغائية الخام او تختلف مع ماركة مختلفة من مواد غذائية
تأثير مختلف للمواد الغذائية المختلفة في شعوب مختلفة
نتيجة لذلك بينما الكربوهيدرات المركبة مثل العدس صلصة فول الصويا فول السوداني واللوبياء تبقى الافضل دائما التي تسبب ابطأ واقل فعالية في سكر الدم بعد الطعام حالياالاثباتات المقترحة لسكر القصب يمكن انلا يكون خارج حدود من اجل النمط الكري iiاذا كانت مستويات السكر في الدم تبقى عادية بعد الطعام
احصل على ليف جيد
مفتاح اهمية الكربوهيدرات المركبة لا يبقى في محتوى الليف بينما السبب والفعالية في الليف في قيادة النمط11السكري اصبح اساسي يجب ان نعلم هذا مثل هذا النوع من الطعام المتخم يساعد بشكل هائل على نقصان الوزن والحماية
افهم حديثا حلوا
في الحقيقة هنك عدد من النواع المختلفة للسكر وكل منها يملك احتمالات مختلفة للفعالية على مستويات سكر الدم الشكل الاساسي الاكثر تواجدا هو الغلكوز او دكستروز والذي يرفع مستويات سكر الدم اسرع من اي نوع اخر عندما يبلع وايضا سكر القصب يمكن ان يسرع زيادة سكر الدم بسرعة الغلكوز تقريبا ولكن الفركتوز احيانا يدعى فاكهة السكر بشكل عام يملك فعالية لطيفة جدا على سكر الدم
اذا كان مرضك السكري مراقب بشكل جيد فاكهة غذائية وحلوى محلات بالفركتوز على الارجح لن يرتفع مستوى سكر الدم كثيرا من ناحية اخرى الفركتوز يزود الى حد ما بالحريرات مثل اي سكر وقد لا يكون الخيار الافضل من اجل خسارة الوزن
تفادي المخاطر
التشديد على هذا ا الواقع الذي يقول ان معظم المشاكل الجدية في النمط iiسببهاالوزن الزائد
جميع الخبراء ينصحون من يريد ان يتفادى مرض السكري الابتعاد عن الطعام المفرط وزيادة الوزن
ان 80% من هؤلاء المصابون بالنمطiiالسكري هم من اصحاب الوزن الزائد ان ازيادة الوزن يمكن ايضا ان يسرع السكري ويؤدي بالمشاركة الى مرض قلبي وعائي وضربة بالمقارنة حتى خسارة وزن قليلة يمكن ان يكون له تأثير مؤثر : قطرة انسولين عالية المستوى – يبدأ الكبد افراز قليل من الجلكوز في الدم وتبدأ الانسجة العضلية المحيطية تستجيب للانسولين وترفع نسبة الغلكوز الجيد-بشكل افضل-
الان بداية البدانة تقاوم الانسولين لذا فان الوزن الناقص يقلب الشرط عندما شخص من المط11 السكرى يخسر وزن هم طالما لم يعد مصابون بالسكري مرضى السكري من النمط 11 يحتاون الى الحفظ على وزن جسم مثالي وما لم يفعلوا ذلك لن يسير شيء بشكل جيد
تغيير عاداتكم
للوزن خسارة الاطراف
لا تتهور
خسارة وزن سريعة اكثر من اللازم لوقت طويل تكون خطرة ما لم تكن تحت اشراف طبيب احيانا الطبيب يريد وصف حمية بحريرات منخفضة يرافق ذلك خسارة وزن ولكن لفترة قصيرة جدا
يعتبر مرض السكري من أكثر الأمراض شيوعا في المجتمعات فقد لا تخلو أي عائلة إلا ويوجد أحد أفرادها مصابا بداء السكري ، وفي إحصائية تبين من أن 10% من سكان دولة قطر مصابين بالسكري .
وكما نعلم من أن السكر نوعان ، النوع الأول يسمى السكر الذي يعتمد على وجود الأنسولين Insulin-dependent diabetes ( أي يجب على المريض أن يأخذ مادة الأنسولين لضبط مستوي السكر بالدم) ، أما النوع الثاني فهو يعتمد على الأقراص لتنشيط إفراز الأنسولين Non insulin-dependent diabetes .
أن كثيرا من الناس قد لا يتصور أن داء السكري يمكن أن يؤثر على سلامة وصحة الجلد ، في حين أن الكشف للمرة الأولى عن مرض السكر قد يبدأ عند طبيب الأمراض الجلدية، فأحيانا يختبئ المرض وراء بعض الإصابات الجلدية التي لا يجد الطبيب ما يبررها مثل تكرار الإصابة بالدمامل والخراريج أو الالتهابات الجلدية الميكروبية بصفة عامة ، أو تكرار الإصابة بالفطريات ، أو وجود جرح لا يلتئم ... ذلك لأن زيادة تركيز الجلوكوز ( السكر) بالدم ، والجلد نفسه ، تشجّع وتساعد على نمو الميكروبات والفطريات ، وتضعف وتقلل من حيوية الأنسجة وقدرتها على الالتئام السريع ، وقد تنشأ حساسية من مرض السكر نفسه بالجلد وتظهر على شكل حكه عامة Generalized pruritus تصيب الجسم بالكامل، وقد تتمركز في كثير من الأحيان حول الأعضاء التناسلية والشرج Anogenital pruritus .
وعلى هذا الأساس فقد وجد أن مريض السكر يتعرض أكثر من غيره من الأصحاء للإصابات الجلدية الميكروبية المتكررة بما فيها الإصابة بالفطريات المختلفة ، وتقل مقاومة جسمه للقضاء عليها مما يكسب هذه الميكروبات صفة الانتشار و الاستمرار و التكرار وضعف الاستجابة للعلاج ومن هذه الإصابات:
- الدمامل والخراريج Boils & Frunculosis :
إن أي إنسان يمكن أن يصاب بدمّل أو خراج ويكون هناك عادة سبب لذلك مثل حدوث تلوّث بجرح بالجلد ، ونجد أن الاستجابة للعلاج تكون سريعة في الشخص السليم. أما في مريض السكر فتحدث الإصابة دون سبب واضح ، وقد تنتشر بالجسم ، أو تستمر لفترة طويلة رغم العلاج ، أو يتكرر حدوثها بعد الشفاء منها .
كما يتعرض المريض لأشكال أخرى من الالتهابات الجلدية نتيجة ضعف في الجهاز المناعي للإنسان المصاب الميكروبية مثل ( الجمرة ) والتي قد يتكرر ظهورها بعد الشفاء منها ، وتسمى أيضا ( الكاربنكل Carbuncle) وهو التهاب ميكروبي يصيب النسيج الخلوي تحت الجلد ويظهر على شكل دمامل متلاصقة ببعضها ، وكذلك ( الوذح Erythrasma ) وهو مرض جلدي بكتيري كثيرا ما يصاحب مرضي داء السكري ، ويتميز هذا المرض بظهور طفح جلدي محمر يتمركز بين الفخذين و الإبطين وبين أصابع القدم أي المناطق الرطبة بالجسم . ويكمن عـــلاج هذه الحالات من انه لابد من ضبط مستوى الجلوكوز بالدم ، وستحتاج هذه الحالات غالبا للعلاج بنوع من المضادات الحيوية على حسب ما يرى الطبيب وما تسفر عنه النتائج المخبرية لهذه الالتهابات، وربما يقوم الطبيب بتصفية وتفريغ الإصابة من الصديد متى أمكن ذلك .
وهناك العديد من المضادات الحيوية التي يمكن أن يصفها الطبيب لهذا النوع من التقيحات و الالتهابات مثل فيلو سيف كبسولات 500 مجم R, Velosef Cap 500 mg . الجرعة (للبالغين ) : كبسولة كل 6 ساعات.
- العدوى بالمونيليا Candidal Infection :
يتعرض مرضى السكر خاصة ذوي البدانة المفرطة للإصابة بنوع من ( الفطريات الناقصة ) يسمى ( الخمائر) والتي تصيب ثنيات الجلد مثل تحت الثديين ، في النساء ، وبالإبطين والفخذين وثنيات البطن ، وتظهر على شكل التهاب احمراري مصحوب بتهتك في الجلد ورغبة في حك المنطقة المصابة .
وتوجد هذه الخمائر بصورة طبيعية على سطح الجلد والفم و المهبل و الأمعاء دون أن تتسبب في حدوث أضرار ، لكنها مع زيادة العرق والاحتكاك تتمكن من مهاجمة الجلد وإحداث الأعراض السابقة ، لذلك نجد أن الإصابة بها تنتشر في الأشخاص البد ناء بصفة عامة ، لكن لا شك أن وجود السكر يهيئ للإصابة بها من ناحية أخرى بسبب ضعف مقاومة الجسم لها . ويمكن لهذه الخمائر أن تصيب المهبل في مريضة السكر، ويسبب لها حكة شديدة وخروج إفراز ابيض مهبلي ويصاب جلد الفرج بالاحمرار والتقّرحات .
وقد يصاب الرجل بنفس الإصابة في القضيب الذكري بأعراض مشابهة أو قد تبقى الإصابة خفية دون أعراض واضحة ، فيصبح مصدرا لعدوى الزوجة .
وقد تظهر الإصابة بالمونيليا على اللسان خاصة في المرضى كبار السن ضعفاء البدن ، في هذه الحالة يتغطى اللسان بطبقة بيضاء وربما مواضع أخرى من تجويف الفم. ويعتمد علاج المونيليا على ضبط مستوى الجلوكوز بالدم، وعلاج الزوجين معا، لمنع انتقال العدوى بينهما، مع التوقف عن الجماع أثناء فترة العلاج . ومن الأدوية المضادة لهذه الفطريات و الخمائر التي قد يصفها الطبيب لهذا النوع بالنسبة للزوجة : كانستين أقراص مهبلية Canesten Vaginal Supp. قرص واحد يوميا يوضع بالمهبل لمدة أسبوعين. ( يوجد بداخل علبة الدواء لافتة توضح كيفية وضع الأقراص ) .
وننصح مثل هؤلاء المصابين بأخذ اللبن الزبادي (الروب) لأنه حمضي ويحمي الأمعاء من هذه المونليا التي عادة تكون كثيرة في الأمعاء وتشكل مصدر العدوى .
ويمكن مساعدة العلاج بعمل دش مهبلي ، ولعلاج التقرحات والاحمرار يمكن دهان جلد الفرج بكريم ميكوستاتين أو بخلطه مع كريم لوكاكورتين فيوفورم كريم Locacorten Vioform Cream دهان موضعي صباحا ومساء . أما بالنسبة للزوج فيمكن استخدام كريم Cansten cream موضعيا لعدة أيام. وبالنسبة لمونيليا اللسان يمكن استخدام ميكوستاتين معلّق للفم Mycostatin oral Susp. الجرعة : 1 قطارة تحفظ في الفم لبضع دقائق قبل بلعها 4 مرات يوميا .
التينيا بأنواعها ( الفطريات ) Fungal Infection :
هي عدوى فطرية مثل تينا الفخذين والقدمين والإبط ، تظهر في صورة لطخات أو بقع كبيرة ، تتميز بوضوح ونشاط حافتها عن الجزء الداخلي منها . وقد تتغطى الإصابة بقشور رمادية خفيفة ، يمكن بفحصها تحت الميكروسكوب التأكد من وجود الفطريات . ويتعرض مريض السكر للإصابة بالتينيا أكثر من غيره ، وتتميز بضعف للاستجابة للعلاج والتكرار بعد الشفاء منها ، وفي دراسات و أبحاث كثيرة تبين أن فطريات القدم قد تسبق ظهور مرض السكر بعدة سنين، وعلاجها سواء في حالة الإصابة بالتينيا أو الخمائر يجب الحفاظ على نظافة وجفاف المنطقة المصابة من العرق - ذلك إلى جنب ضبط مستوى الجلوكوز بالدم . ويمكن استعمال أحد الأنواع التالية من الأدوية المضادة للفطريات ، مثل كانستين أودكتارينDaktaren ويمكن استعمال النوعين الأول أو الثاني في صورة كريم أو سائل ويستعمل مرتين يوميا) أما النوع الثاني فيفضل أن يستعمل في صورة بودرة لرش المنطقة المصابة بالخمائر، ومهمة تشخيص التينيا تقع على الطبيب وليس المريض لأن بعض أعراض قصور الدورة الدموية في القدم قد تظهر على شكل تينيـا .
- الحكة ( أو الهرش ) عند العضو التناسلي للمرأة :
يمكن أن تسبب زيادة تركيز السكر بالدم في زيادة حساسية الجلد في أي موضع من الجسم كما ذكرنا، لكن ذلك يظهر على الأخص عند العضو التناسلي للمرأة . فوجود رغبة في حك جلد الفرج ، خاصة في المرأة متوسطة السن ، يمكن أن يشير إلى ارتفاع السكر ما لم يوجد سبب واضح للحكة ، ويمكن استعمال الآتي : هيدروكورتيزون كريم للجلد . تافيجيل أقراص Tavegyl Tab. قرص 3 مرات يوميا".
تغيرات جلدية تحدث نتيجة إصابة الأوعية الدموية :
التأثيرات الذي يحدثها مرض السكري على الأوعية الدموية بالجسم عديدة ومختلفة، فكثير من مرضى السكري يصابون بما يسمي ضيق الأوعية الدموية Diabetic microangiopathy حيث تتأثر الأوعية الدموية الصغيرة والكبيرة بذلك وتكون نتيجة تغيرات و ترسبات
في جدران هذه الأوعية وبمرور الزمن يؤدي ذلك إلى شبه انسداد وتصلب هذه الأوعية (تصلب الشرايين) ، مما يترتب علية من نقص المواد الضرورية إلى أنسجة الجسم المختلفة ويؤدي ذلك في النهاية إلى اختلال وظائف الجسم بما فيها الجلد ومنها:
- الإسكيميا ( الإقفار ) Ischemia :
وتعني نقص الدم المؤكسد (الغني بالأكسجين ) - المسئول عن تغذية الأطراف و كذلك يقلل من فاعلية الهيموجلوبين لنقل الأكسجين .
- تصبغ الجلد السكري Diabetic Dermopathy :
يعتبر هذا النوع من التصبغ من اكثر التغيرات الشائعة التي تحدث لمرضى السكر، نتيجة لتأثر الأوعية الدموية كما ذكرنا و كذلك نتيجة ضعف في الأعصاب الطرفية Neuropathy وتظهر هذه الحالة على شكل بقع دائرية صغيرة محمرة في البداية ثم ما تلبث حتى تتحول الى بقع بنية مع ضمور و قشور خفيفة في مقدمة الساق في ألنا حيتين، وتكون نتيجة ترسبات مشتقات الحديد حول الأوعية الدموية.
- القدم السكري Diabetic foot :
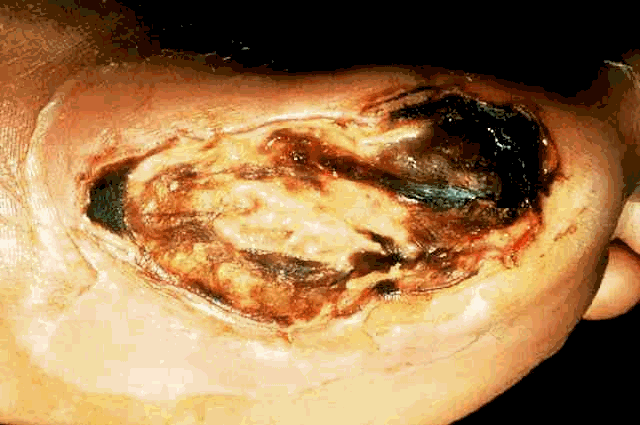
قدم مريض السكر هي أهم وأشهر قدم للأطباء ( انظر الصورة) ، حتى أننا نجد في بعض المستشفيات قسما" خاصا" لعلاج قدم مريض السكر . تكمن هذه الأهمية لأن القدم تكون عرضة لمتاعب خطيرة أحيانا وتهدد بفقد القدم - ذلك بسبب تعرض مريض السكر للإصابة بتصلب شرايين الساقين ِAtherosclerosis ، مما يضعف وصول الدم للقدمين ويعرضه لغر غرينا القدم Diabetic gangrene - علاوة على ذلك قد يصاب المريض بتلف في الأعصاب الطرفية بفقده الإحساس بقدميه ، فتتعرض القدم للإصابة دون أن يدري ، وقد تكون إصابة بسيطة لكنها إذا أهملت أدت لمضاعفات جسيمة وخطيرة .
وعندما تصاب الأعصاب الحركية المغذية للعضلات بالضعف يؤدي ذلك الى ضمور العضلات ، وتغير شكل القدم لتصبح أكثر تقوسا كما أن الأصابع تتقوس أيضا ، وهذه التغيرات الشكلية للقدم تجعل ضغط الجسم يتركز على أجزاء معينة من القدم مثل مؤخرة القدم وأطراف الاصابع وينتج عن ذلك تشقق الجلد .
أما سبب الشهرة فهو كثرة حالات القدم السكري ( Diabetic foot ) وهو اصطلاح بين الأطباء يقصدبه المضاعفات التي تظهر بالقدم بسبب السكر ، ويرجع سبب هذه الكثرة في عدد كبير من الحالات إلى إهمال المريض لمرضه بالسكر ولحالة قدمه مما يؤدي إلى بتر القدم بل وفي بعض الأحيان الى بتر الساق .
- تقرحات القدم Diabetic ulcers :
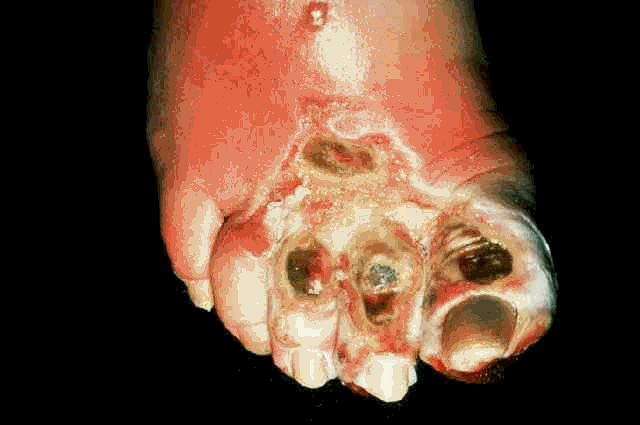
هي حالة شائعة من حالات القدم السكري وتكون نتيجة فقد الأحساس بالالم و الحرارة وهذا يجعل مريض السكري أكثر عرضة من غيره للكدمات و الإصابات الحرارية التى ينتج عنها تقرحات و تشققات جلدية غير مؤلمة ، إضافة إلى حالات ضعف الدورة الدموية بالقدمين (غر غرينا القدم) التي سبق الحديث عنها .
تنشأ التقّرحات بسبب جروح قد تكون بسيطة لكن أهمل علاجها من قبل المريض وأصيبت بعدوى ميكروبية ، أو قد تظهر في الأماكن من القدم التي تتعرض للاحتكاك والضغط المستمر . ومع الوقت وإهمال العلاج يكبر الجزء المتقرح ويصاب بالتهاب دائم وربما يتغلغل للداخل وتلتهب الأنسجة المحيطة به (Cellulitis ) أو تتكون خراريج داخلية.
وفي حالات قليلة تتعرض القدم للبتر إذا انتشرت العدوى الميكروبية وحدث تلف بجزء كبير من الأنسجة ، خاصة مع وجود ضعف بالدورة الدموية بالساقين .
عادة تحتاج تقرحات القدم لفترة طويلة من العلاج حتى يلتئم الجلد من جديد ويزول الالتهاب ، وغالبا" سيحتاج الأمر للعلاج بالمضادات الحيوية مع الغيار يوميا على مكان الإصابة . وقد لوحظ من أن أي عدوى ميكروبية تصل إلى القدم قد تؤدي إلى رفع مستوى الجلوكوز بالدم لدي مريض السكر، لذلك سيحتاج غاليا" هذا المريض إلى زيادة جرعة العلاج وأجراء فحص لمستوي السكر بالدم يوميا .
وهنا يتضح لنا أن قدم مريض السكر يمكن أن تتعرض للخطر بكل سهولة ، لذلك نقول دائما أن الوقاية خير من العلاج ، وتكون الوقاية بالعناية بحالة المريض بصفة عامة وبحالة القدم بصفة خاصة في ضوء الإرشادات السابقة .
ويجب أن نتذّكر أن مريض السكر يتعرض دائما أكثر من غيره للعدوى الميكروبية والإصابة بالفطريات ، وتعتمد الوقاية والعلاج على ضبط مستوى الجلوكوز بالدم إلى جانب علاج العدوى الجلدية في أسرع وقت ، من أشهر مضاعفات السكر بالجلد ، تكرار ظهور الدمامل والتينيا والجمرة ، والحكة عند العضو التناسلي في المرأة متوسطة السن .
و تعتبر تقرحات القدم من المضاعفات السيئة للسكر والتي يحتاج علاجها لفترة طويلة . لذلك فالوقاية منها أمر حيوي بالعناية بالقدمين بصفة عامة وعلاج أي جرح إلى جانب ضبط مستوى الجلوكوز بالدم .
ومن المهم أن يعتني المريض بصحة قدمه وذلك بأتباع النصائح التالية :
1- غسل القدم جيدا بالماء و الصابون ثم التجفيف جيدا خصوصا بين الأصابع ، ثم تدلك القدم كلها بالكحول بنسبة 70% لأنه مطهر كما أنه منشط موضعي للدم .
2- عدم المشي حافي القدمين بل يجب دائما لبس جوارب سميكة حتى يبقى الجلد طريا ويتجنب الجفاف ، حيث أن طبيعة مرض السكر أن يزيد من جفاف اليدين و القدمين مع قلة إفراز العرق مما يعرضها لتشققات قد تكون مدخلا للميكروبات أو الفطريات .
3- تدليك القدم يوميا بكريم مرطب مثل الجلسرين .
4- إذا ظهرت أى زوائد جلدية حول الاظافر فإنها تزال باستعمال المقص وليس باليد ثم استعمال مطهر .
5- الحرص الشديد عند قص الأظافر حتى لا يجرح المريض نفسه .
6- ارتداء حذاء مناسب و واسع للقدم .
7- المثابرة على المشي و الرياضة و الامتناع عن التدخين .
السكر و الاظافر :
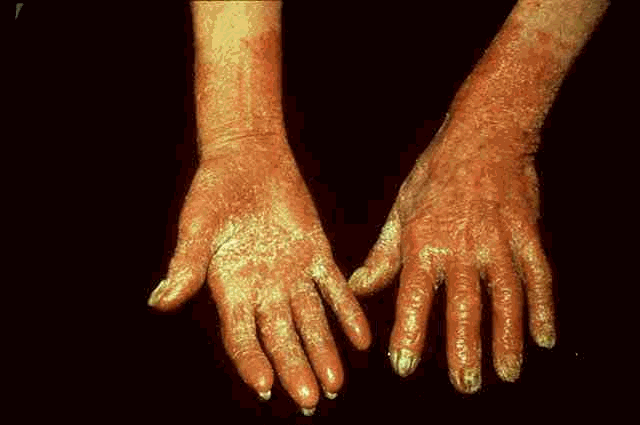
يتعرض 50% من المصابين بداء السكري الى تغير في لون أظافر اليدين و الرجلين ، ويبدأ ظهور لون أصفر في مقدمة الاظافر ، ويأخذ هذا اللون شكلا عرضيا على الاظافر. ويعتبر الآن هذا اللون من العلامات المبكرة لحدوث مرض السكري .
تغيرات متنوعة بالجلد تحدث لمريض السكر:
هناك العديد من الأمراض الجلدية الغير شائعة يمكن أن تحدث اكثر مع مريض السكر عن غيره منها :
- البلى الفيزيولوجي الشحماني السكري Necrobiosis lipoidica diabeticorum ويتميز هذا المرض بوجود بقع دائرية جلدية متعددة صفراء متصلبة منتفخة بالجهة الأمامية للساق ، وقد تصاحب هذه البقع بعض التقرحات وحكة شديدة ، وتنتهي هذه البقع بأحداث ضمور وظهور بقع بنية اللون بالساق و الأماكن المصابة ، ووجد أن كثير من هذه الحالات تصاحب مرض السكر قبل أو بعد حدوثه .
- الحبيوم الحلقي Granuloma annulare : مرض جلدي يتميز بظهور بقع حمراء حلقية دائرية الشكل مفردة أو في مجموعات على الجسم . وأكدت أبحاث كثيرة أن هناك علاقة وطيدة غير معروفة بين هذا المرض و مرض السكر .
- الوذمة الصلبةScleredema : مرض يتميز بتصلب في الجلد ، وغالبا ما يحدث بالظهر . وهو مرض نادر ولكنة يحدث في 2,5 % من مرضي السكري .
- وجد أن هناك بعض الأمراض الجلدية التي تنتج نتيجة اختلال مناعي بجسم الإنسان تكون نسبة حدوثها أكثر مثل ( مرض البهاق Vitiligo ) وكذلك الحزاز المنبسط أو المسطح Lichen planus .
أن الاكتشاف المبكر لمرض السكر وعلاجه يقى الإنسان من الكثير من المضاعفات لهذا المرض ، و أن وجود بعض العلامات و الأعراض الجلدية يمكن أن تساعد على الاكتشاف المبكر مثل ظهور الزوائد الجلدية وظهور الاسوداد الشوكي Acanthosis nigricans بالرقبة و الإبطين ، وتكرار الفطريات و الالتهابات
إلتهاب المثانة (Cystitis)
التهاب المثانة يصيب عادة النساء في مختلف مراحل العمر مثل:
·
الشهور الأولى من الزواج.·
خلال فترة الحمل.·
بعد انقطاع الدورة الشهرية.الأعراض:
·
الشعور بالألم أو الحرقة عند التبول·
الشعور الدائم بالرغبة في التبول.·
زيادة عدد مرات التبول.·
التبول الليلي.·
الحمى·
ألم في اسفل البطن.·
الشعور العام بالإعياء.كيف يمكنك مساعدة نفسك:
·
الإكثار من شرب السوائل: ابدئي بشرب 2-3 أكواب من الماء ثم حوالي كوب واحد كل نصف ساعة.·
محاولة تفريغ المثانة عند التبول وبشكل تام.·
التنظيف من الأمام إلى الخلف بعد الحمام.·
مراجعة الطبيب إذا استمرت الأعراض اكثر من 24 ساعة.العلاج:
يقوم الطبيب بإعطائك مضادً حيوياً لعلاج الالتهاب
يجب مراجعة الطبيب بعد انتهاء العلاج لفحص البول مرة أخرى.
الوقاية:
·
الإكثار من شرب السوائل و خاصة في الجو الحار.·
تفريغ المثانة بشكل منتظم و تام.·
استخدام الملابس القطنية و الابتعاد عن الملابس الضيقة كالجينز.
التهاب الثدي (Mastitis)
هي التهابات في أنسجة الثدي تتميز بحدوث احمرار و ألم في منطقة محدودة من الثدي يصاحبها الشعور بالارهاق والتعب العام مع ارتفاع في درجة الحرارة.
الأسباب والعوامل المساعدة :
هذه الحالة تحدث عادة عند بدء الرضاعة ويسبقها بعض التشققات في الحلمة وانسداد بعض قنوات الثدي مما يمنع إدرار الحليب بصورة جيدة.ومن العوامل التي تساعد على ذلك:
·
الضغط الخارجي على الثدي بسبب النوم على البطن أو لبس الحمالات الضيقة.·
عدم إفراغ الحليب بصورة كاملة عند الرضاعة بسبب الوضع الخاطئ للطفل أو الرضاعة السريعة.·
التوقف عن الرضاعة لفترة،· خلال نوم الطفل في الليل مثلاً.·
الإرهاق.·
عدم الاهتمام بالتغذية الجيدة.الوقاية:
تجنب العوامل المساعدة السابقة الذكر وذلك عن طريق:
·
الاهتمام بالتغذية الجيدة و الإكثار من السوائل خلال فترة الرضاعة.·
محاولة إفراغ الثدي عند ملاحظة امتلائه بالحليب أو إيقاظ الطفل إذا كان نائماً.العلاج:
·
الاستمرار في الرضاعة بصورة منتظمة مع التأكد من صحة وضع الطفل إثناء الرضاعة.·
العلاج بالمضادات الحيوية.·
وضع كمادات دافئة على الثدي قبل الرضاعة.·
عمل مساج للثدي إثناء الرضاعة للمساعدة على إدرار الحليب.·
محاولة إفراغ الحليب بصورة كاملة.·
استخدام الكمادات الباردة بعد الانتهاء من الرضاعة.·
استخدام المسكنات كالباراسيتامول أو الأسبرين.
سرطان الثدي (Breast Cancer)
ما هو السرطان؟
السرطان هو تعبير عام عن مجموعة من الأمراض التي تتميز بالنمو الفوضوي والتغير الغير طبيعي للخلايا دون سيطرة الجسم عليه محدثاً أوراما تغزو الأنسجة والأعضاء المحيطة.
سرطان الثدي:
·
سرطان الثدي يصيب كلاً من النساء والرجال ولكن حدوثه عند النساء بنسبة اكبر.حيث يشكل نسبة 28% من إجمالي حالات السرطان المكتشفة في العالم.·
يعتبر هذا السرطان من أهم الأمراض التي تؤدى إلى الوفاة بين الإناث.·
إذا تم اكتشاف سرطان الثدي في مرحلته المبكرة،· فان العلاج يكون فعالاً إلى حد كبير.العوامل التي تساعد في حدوث سرطان الثدي:
·
السن: تزيد احتمال الإصابة كلما زاد سن المرأة.·
التاريخ المرضى للعائلة: يزيد احتمال حدوث سرطان الثدي إذا أصيب أحد أقارب المرأة (أم،· أخت أو بنت) به خاصة فبل انقطاع الطمث.·
التاريخ المرضي للمرأة: أن المرأة المصابة بسرطان الثدي تكون اكثر عرضة لاصابات ثانوية أخرى.·
علاقة سرطان الثدي بالحمل: يكثر احتمال الإصابة عند المرأة التي تحمل بالطفل الأول لها بعد سن الثلاثين أو التي لم تحمل أبدا.·
عوامل أخرى: السمنة: يمكن أن يزيد احتمال حدوثه إذا زاد وزن المرأة 40 % عن الوزن المثالي.كيف يمكن المساعدة على الكشف المبكر لسرطان الثدي؟
1.الفحص الذاتي للثدي:
إن من الضروري إجراء الفحص الذاتي مرة كل شهر في اليوم السادس أو السابع من الدورة الشهرية على النحو التالي حيث يمكن إجراء هذه الخطوات خلال الاستحمام:
·
قفي أمام المرأة وافحصي ثدييك إذا كان هناك أي شئ غير عادي.·
ضعي يديك خلف رأسك واضغطي بهما إلى الأمام دون تحريك رأسك وأنت تراقبين نفسك أمام المرأة.·
ضعي يديك على الوسط وانحنى قليلاً مع ضغط الكتفين والمرفقين إلى الأمام.·
ارفعي يدك اليسرى وابداي باستخدام يدك اليمنى في فحص الثدي الأيسر ابتداءً من القسم الخارجي وبشكل دائري حتى الحلمة مع التركيز على المنطقة بين الثدي والإبط ومنطقة تحت الإبط.·
اضغطي بلطف على الحلمة للتأكد إذا كان هناك أي إفرازات.·
أعيدي الخطوتين السابقتين على الثدي الأيمن.·
تعاد الخطوتان السابقتان عند الاستلقاء على الظهر.إذا وجدت علامات غير طبيعية مثل ورم موضعي، تغير في شكل أو حجم الثدي، انخفاض أو نتؤات على الجلد ، تغير في لون الجلد أو خروج إفرازات خاصة الدموية منها من الحلمة، خلال الفحص الذاتي عليك بمراجعة الطبيب في اقرب وقت ممكن.
2.الصورة الإشعاعية للثدي:
تجرى الصورة الإشعاعية لرؤية الأجزاء الداخلية للثدي.تؤخذ أول صورة للمرأة عند سن يتراوح بين 35 و 39 سنة ثم مرة كل سنة أو سنتين.
العلاج:
في اغلب الأحيان يتم علاج سرطان الثدي بعدة طرق مجتمعة ،فإذا تم الاكتشاف المكبر وكان الورم في حدود 3 سم فان العلاج لا يستلزم استئصال الثدي ولكن يمكن استئصال الورم و علاج باقي الثدي بالأشعة. أما إذا كان الورم اكبر من ذلك أو انتشر إلى الغدد الليمفاوية فيضاف العلاج الكيميائي والهرموني إلى العلاج.ومن الطرق العلاجية لسرطان الثدي:
·
الجراحة: وهي أنواع كثيرة تختلف باختلاف حجم الورم ومدى انتشار المرض.·
العلاج الإشعاعي:هو علاج موضعي يتم بواسطة استخدام أشعة قوية تقوم بتدمير الخلايا السرطانية.·
العلاج الكيميائي:وهو علاج شامل يعطى بشكل دوري يتم بواسطة اخذ عقاقير إما عن طريق الفم أو الحقن لقتل الخلايا السرطانية.·
العلاج الهرموني:يعمل هذا العلاج على منع الخلايا السرطانية من تلقي الهرمونات الضرورية لنموها.وهويتم عن طريق اخذ أدوية تغير عمل الهرمونات أو عن طريق إجراء جراحة لاستئصال الأعضاء المنتجة لهذه الهرمونات مثل المبايض.
التهاب الأذن الوسطى (Otitis Media)
1) التهاب الأذن الوسطى (الحاد) Acute Otitis Media
ما هي أسباب التهاب الأذن الوسطى؟
يمكن للبكتيريا أو الفيروسات الدخول إلى الأذن الوسطي عبر قناة استاكيوس وهي قناة ضيقة قصيرة تربط الأذن الوسطي بالحلق.عند الإصابة بالزكام يحدث انسداد في هذه القناة بسبب احتقانها فتتجمع الميكروبات في الأذن الوسطي مسببة الألم مع تكون الصديد. يعتبر هذا المرض من الأمراض الشائعة عند الأطفال وخاصة من سن 6 شهور إلى 12 شهراً ومن سن 5-6سنوات.
ما هي الأعراض؟
أهم الأعراض هي:
·
ألم في الأذن وعادةً يكون حادً.·
الاضطراب مع حك الأذن باستمرار.·
الحمى و الشعور العام بالإعياء.·
سيلان الأنف أو احتقانه.و أعراض أخرى منها:
·
ضعف السمع.·
إفرازات من الأذن.كيف يمكن مساعدة الطفل المصاب؟
·
اجعل الطفل في وضع مستقيم.·
استخدم أدوية لتخفيف الألم مثل البانادول.·
استخدم مزيل الاحتقان إما عن طريق الفم أو على هيئة قطرات للأنف.·
اتصل بطبيبك الذي يمكن أن يبدأ مضادا حيوياً بعد فحص الطفل.2) التهاب الأذن الإفرازي (Sectretory Otitis Media or Glue ears):
ينصح الأطباء بإعادة فحص الطفل بعد الإصابة بالتهاب الأذن الوسطى لتأكد من خلوها من أي التهابات حيث انه في بعض الحالات يصاب الطفل بالتهاب الأذن الإفرازي وهو يتكون بسبب تراكم سائل صمغي خلف طبلة الأذن ومن اعراضه :
·
ضعف السمع (يكون عادةً مؤقت)·
ألم في الأذنالعلاج:
يمكن للمريض التحسن بصورة تلقائية ولكن لمساعدة ذلك يفضل اللجوء إلى استخدام مضادات الاحتقان أو محاولة فتح قناة استاكيوس بواسطة التمرين التالي:
·
سد الأنف بواسطة الأصابع ومحاولة النفخ بقوة.·
أما في بعض الحالات فيفضل إجراء عملية جراحية لنزح الأذن الوسطى بواسطة زرع أنبوب صغير في طبلة الأذن.حجم المشكلة
الالتهاب الكبدي الفيروسي واحد من أكثر الأمراض المعدية انتشارا في العالم .
يسبب الالتهاب الكبدي الفيروسي في العالم خمس أنواع معروفة من الفيروسات :
- الفيروس المسبب للالتهاب الكبدي (أي) A
- الفيروس المسبب للالتهاب الكبدي (بي) B
- الفيروس المسبب للالتهاب الكبدي ( سي) C
- الفيروس المسبب للالتهاب الكبدي الوبائي D (دي) وعادة ما يصاحب الفيروس (بي)
- والفيروس المسبب للالتهاب الكبدي (هـ)
ولقد تم التعرف على الفيروسات المسببة للالتهاب الكبدي من النوع(أي) و (بي) منذ زمن طويل إلا أن الفيروس المسبب للالتهاب الكبدي من نوع (سي) لم يتم التعرف عليه إلا منذ فترة حديثة وبالتحديد في 1989.
ويبدو أن هذا الفيروس (سي) واحد من أكبر الأسباب لأمراض الكبد. حيث تقدر نسبة الإصابة به على مستوى العالم بـ2% من مجموع سكان الكرة الأرضية .(عدد المصابين بهذا الفيروس على مستوى المملكة العربية السعودية مثلا يقدر بـربع مليون نسمة ).
تاريخ فيروس الالتهاب الكبدي (سي)
في السبعينات ( 1970) م عندما أجريت الاختبارات لتشخيص الالتهاب الكبدي من نوع ( أ، ب) كان من الواضح أن نسبة ثابتة من حالات الالتهاب الكبدي الفيروسي لم يسببها أي من الفيروسات أ أو ب . وأصبح معروفا باسم الالتهاب الكبدي الغير مسبب بفيروس أ أو ب وأصبح التشخيص يعتمد على استبعاد الالتهاب الكبدي من نوع أ و ب
منذ اكتشاف فيروس الالتهاب الكبدي (سي) فإن الاختبار للأجسام المضادة للفيروس والمعروف باسم ANTI –HCV أصبح يستعمل لتشخيص الإصابة بهذا الفيروس . وباستعمال هذا الاختبار وجد أن حالات الالتهاب الكبدي من نوع (سي) هي المسئولة عن معظم حالات الالتهاب الكبدي من نوع الغير (ب) والغير (أ).
كيف تنتقل العدوى بالفيروس (سي) المسبب للالتهاب الكبدي الوبائي ؟
يتم انتقال العدوى بهذا الفيروس بطريقة فعالة جدا عن طريق الحقن ( انظر الجدول رقم 1) مثل نقل دم أو منتجات دم ملوثة بالفيروس أو استعمال إبر أو أدوات جراحية ملوثة . بالتالي أصبح مستقبلو الدم معرضين لخطر نقل فيروس الالتهاب الكبدي من نوع (سي) . كذلك أصبح الالتهاب الكبدي من نوع (ج )واسع الانتشار بين مرضى الهيموفيليا ( مرض عدم تجلط الدم ) والذين يتم علاجهم بواسطة مواد تساعد على تخثر الدم والتي تعد من دم آلاف المتبرعين . وكذلك ينتقل الفيروس بسهولة بين مدمني المخدرات والذين يستعملون الإبر ويتداولونها فيما بينهم لحقن المخدرات وتحدث العدوى بين الأشخاص بدون وجود عوامل الخطر التي تم ذكرها لأسباب غير معروفة
جدول رقم 1 طرق العدوى بفيروس (سي)
|
أ : الدم بصورة واضحة - نقل الدم ، منتجات الدم ( المواد الخثرة للدم ، إدمان المخدرات ، الحقن ). ب : الدم بصورة غير واضحة - الجراحة ، والعناية بالأسنان . - الإصابة بالإبر الملوثة عن طريق الخطأ . - المشاركة في استعمال الآلات الحادة مثل ( أمواس الحلاقة ، الوشم ) - العلاقات الجنسية ( الفيروس لا ينتقل بسهولة بين المتزوجين أو من الأم إلى الطفل ). |
التهاب الكبد (سي) غير معد بصورة كبيرة بين أفراد الأسرة ، على سبيل المثال بين الأزواج . وعلى العكس من الالتهاب الكبدي (أ) فإن الالتهاب الكبدي (سي) لا يتم نقله عن طريق الطعام أو الماء أو البراز.
ماذا يحدث بعد الإصابة بعدوى الالتهاب الكبدي (سي) ؟
معظم المصابين بالفيروس يكونون بلا أعراض في بادئ الأمر . والأعراض موجودة في أقل من 10% من المرضى المصابين بالالتهاب الكبدي (سي) . ومن النادر جدا أن يأخذ المرض الحاد صورة متهيجة . وبالرغم من غياب الأعراض ، فإن الالتهاب الكبدي (سي) له قدرة كبيرة على التطور من الحالة الحادة إلى الحالة التي تتحول من التهاب الكبد . تقدر نسبة حالات التي تتحول من التهاب الكبد (سي) من حاد إلى مزمن بـ50% - 70% . وأن نسبة متغيرة منها تتحول من التهاب مزمن إلى تليف بالكبد . الالتهاب المزمن مثله مثل الالتهاب الحاد يكون بلا أعراض ولا يسبب أي ضيق ، ما عدا في بعض الحالات ، احساس بالتعب وظهور الصفار وبعض الأعراض الأخرى . بالتالي لا يتم اكتشاف المرض إلا عن طريق اختبارات أنزيمات الكبد في الدم والتي تكون مرتفعة المستوى وبخاصة الترانس أميناز AST و ALT عندما يصاب المريض بتليف الكبد تظهر أعراض الفشل الكبدي عند البعض وعندها نكتشف أن الالتهاب الكبدي (سي) ربما قد تحول إلى تليف كبدي . التليف الكبدي يمكنه أيضا أن يبقى عدة سنوات بدون أي أعراض ويكون السبب الوحيد لاكتشافه هو تضخم الكبد والطحال . أو غيره من الأعراض .
ماهي أعراض الالتهاب الكبدي ؟
- يأتي المريض أحيانا وبه أعراض تشير إلى وجود تليف بالكبد مثل الصفار ، الاستسقاء ، تضخم الكبد والطحال أو نزيف الدوالي أو أي أعراض شائعة مثل التعب .
- الأعراض عادة غير شائعة وإذا وجدت فإن هذا ربما يدل على وجود حالة مرضية حادة أو حالة مزمنة متقدمة .
- يكتشف الأشخاص وجود المرض عندهم بالصدفة عند أجراء اختبار دم والذي يظهر وجود ارتفاع في بعض أنزيمات الكبد والمعروفة باسم AST و ALT والجاما جلوبيلين في بلازما الدم .
كيف يتم تشخيص الالتهاب الكبدي (سي) ؟
-عند احتمال إصابة شخص بالالتهاب الكبدي عن طريق وجود أعراض أو ارتفاع في أنزيمات الكبد فإن الالتهاب الكبدي (سي) ممكن التعرف عليه بواسطة اختبارات على بلازما الدم والتي تكشف وجود أجسام مضادة للفيروس (سي).
-فحص الدم بواسطة اختبار ( اليزا ) ANTI – HCV عندما يكون إيجابيا فهذا يعني أن الشخص قد تعرض للفيروس وأن مرض الكبد ربما قد سببه الفيروس (سي) . ولكن أحيانا يكون الاختبار إيجابيا بالخطأ ولذا يجب أن نتأكد من النتيجة . عادة يكون هناك عدة أسابيع تأخير بين الإصابة الأولية بالفيروس وبين ارتفاع نسبة الأجسام المضادة في البلازما . ولذا قد يكون الاختبار سلبيا في المراحل الأولى للعدوى بالفيروس ويجب أن يعاد الاختبار مرة أخرى بعد عدة شهور إذا كان مستوى أنزيم الكبد ( ALT ) . مرتفعا .
-من المعروف أن حوالي 5% من المرضى المصابين بالالتهاب الكبدي (سي) لا يكونون أجساما مضادة للفيروس (سي) وبالتالي تكون نتيجة الاختبار (ANTI-HCV) سلبية رغم إصابتهم بالفيروس .
-في هؤلاء المرضى يتم التشخيص باستعمال اختبار أخر والذي يكشف وجود مكونات الفيروس ذاته في بلازما الدم ويسمى ( HCV-RNA ) في الوقت الحالي يتطلب هذا الاختبار الاعتماد على جهاز تسلسل تفاعل البوليميريز P C R وهذا الاختبار غير متوفر بطريقة تجارية ويمكن إجراؤه في بعض المعامل المتخصصة .
إذا كان الفحص السريري والاختبارات للدم طبيعية فيجب أن يتكرر الاختبار لأن الالتهاب الكبدي (سي) يتميز بأن أنزيمات الكبد فيه ترتفع وتنخفض وأن الأنزيم الكبدي ALT من الممكن أن يبقى طبيعيا لمدة طويلة ، ولذا فإن الشخص الذي يكون إيجابيا لاختبار (ANTI-HCV) يعتبر حاملا للفيروس إذا كانت كيمائية الكبد طبيعية لكن اختبار وجود الفيروس نفسه إيجابي (( HCV-RNA
-أما إذا كانت الأجسام المضادة للفيروس (سي) موجودة في (ANTI-HCV) فهذا يمكن ترجمته على أنه دليل لوجود عدوى سابقة بالفيروس (سي) لأن الاختبار التأكيدي (HCV-RNA ) سلبيا .
عموما كل المرضى الذين يعتقد أنهم مصابون بالالتهاب الكبدي (سي) على أساس ارتفاع أنزيمات الكبد وإيجابية اختبار الأجسام المضادة (ANTI-HCV ) للفيروس يجب أن يتم تحويلهم إلى مركز متخصص لأمراض الكبد لإجراء مزيد من الفحوصات وأخذ عينة من الكبد .
هل من الممكن تجنب الالتهاب الكبدي ج ؟
*لسوء الحظ لا يوجد حتى الآن تطعيم أو علاج وقائي ضد الالتهاب الكبدي (سي) ولكن توجد بعض الإرشادات التي يمكن اتباعها :
- استعمال أدوات وآلات طبية لمرة واحدة فقط على قدر المستطاع مثل الإبر .
- تعقيم الآلات الطبية بالحرارة ( أو توكلاف – الحرارة الجافة ) .
- التعامل مع الأجهزة الطبية والنفايات بحرص مثل ( الأسنان الصناعية ) .
- تجنب الاستعمال المشترك للأدوات الحادة مثل ( أمواس الحلاقة –الإبر –الأسنان ) .
- تجنب المخدرات
*المرضى المصابون بالالتهاب الكبدي (سي) يجب أن لا يتبرعوا بالدم لأن الالتهاب الكبدي (سي) ينتقل عن طريق الدم ومنتجاته ، فهناك شبه إجماع في الوقت الحالي على أن الأشخاص المصابين بالفيروس HCV والأشخاص الذين يعيشون معهم يجب ألا يقلقوا من انتقال العدوى من ذويهم في البيت ، أو من الذين يعملون معهم .
*لكن يجب أن ننصح الأشخاص المصابين بالفيروس أن يتجنبوا مشاركة الآخرين في أمواس الحلاقة ، فرش الأسنان ، المقصات واستعمال الإبر . وغير ذلك
*لأن الفيروس (سي) لا ينتقل عن طريق الفم والبراز فإن الأشخاص المصابين بالفيروس (سي) يمكن أن يشتركوا في إعداد الطعام للآخرين .
هل من الممكن أن نعالج الالتهاب الكبدي (سي) ؟
- العلاج ( الفا انترفيرون ) أصبح مرخصا استعماله في العالم لعلاج الالتهاب الكبدي المزمن (سي) . ونتائجه في 30-40 % من المرضى جيدة حيث إن مستوى أنزيمات الكبد ALT قد أصبحت طبيعية وأظهرت عينات الكبد تحسنا كبيرا في درجة التهاب خلايا الكبد .
- ولكن عند توقف العلاج بالانترفيرون يعود المرض في 50 % من الحالات التي استجابت له أولا .
- بالتالي بعد دورة واحدة من العلاج لمدة أشهر بواسطة الألفا أنترفيرون فإن 20-25 % من هؤلاء المرضى ستبقى مستويات أنزيمات الكبد ALT عندهم طبيعية ويمكن القول إنه قد تم شفاؤهم من الالتهاب الكبدي (سي).
- بالرغم من تطهير الفيروس من الدم وذلك عن طريق الاختبار (HCV-RNA ) وأن مستوى أنزيمات الكبد أصبح طبيعيا لمدة طويلة والذي يجعلنا نعتقد أنه قد تم شفاء المرض ..تبقى بعض النواحي غير معروفة لنا حتى الآن مثل درجة تأثير العلاج الحقيقية على تطور المرض نفسه من ناحية حدوث التليف ومضاعفاته وهل يستطيع الألفا أنترفيرون من أن يغير من هذا التطور المعروف للالتهاب الكبدي (سي) .
- وهناك دراسات أخرى عن تأثير استعمال علاجات أخرى مضادة للفيروسات مثل الريبافيرين والتي أعطت نتائج إيجابية مشجعة ولكنها مازالت في طور التجارب .
- استشاري الكبد هو المسئول الوحيد عن وصف علاج الألفا أنترفيرون لمرضى الالتهاب الكبدي (سي) المزمن .
ما هو التهاب الكبد الفيروسي الوبائي (ب) ؟
هو التهاب فيروسي يصيب الكبد .
معظم من يصابون بهذه العدوى لا يشعرون بالمرض مطلقا ، وقد يتعافون تماما . ربما تغيرت ألوان أعينهم بنوع من الاصفرار وهذه حالة تسمى بالصفار أو اليرقان . قليل من هؤلاء يكون لديهم التهاب الكبد الحاد الذي قد يكون من النادر مميتا . وتقريبا 5% تنشأ لديهم عدوى مزمنة ربما تؤدي إلى تليف الكبد
هل هناك طرق لتجنب التهاب الكبد الوبائي (ب) لمن تعرضوا له قريبا ؟
نعم يمكن تجنب التهاب الكبد الوبائي (ب) بأخذ حقنة المناعة بالبروتين وهي لمن تعرض لعدوى في خلال أسبوع أو أقل ثم تنشيط المناعة بأخذ جرعات التحصين ( التطعيم ) من التهاب الكبد الفيروسي الوبائي (ب) وهي ثلاث جرعات . ويمكن أن توفر حماية ضد التهاب الكبد الوبائي (ب) في معظم الأفراد.وهذا التحصين يعتبر آمنا . ومن سوء الطالع أنه لايوجد تدبير واحد فعال من هذه التدابير المذكورة أعلاه لمن أصيبوا بالتهاب الكبد الفيروسي الوبائي (ب).
من هو حامل فيروس التهاب الكبد الوبائي (ب)؟
حامل التهاب الكبد الوبائي (ب) هو شخص مصاب بعدوى فيروسية مزمنة ،بعض حاملي فيروس التهاب الكبد الوبائي (ب) قد يكونون يحملون كمية قليلة من الفيروس في دمائهم أو في سوائل أجسامهم الأخرى لفترة طويلة ولكن معظم الحاملين لهذا الفيروس يظهرون بصحة وبلا أعراض المرض إلا أن بعضهم ربما ينشأ لديه التهاب الكبد المزمن الذي يسبب تليف الكبد عند نسبة قليلة من المصابين وفي 1-5 % من الحاملين للفيروس يتم التخلص من هذا الفيروس تلقائيا وبدون علاج .
كيف ينتشر التهاب الكبد الفيروسي الوبائي (ب)؟
إن الشخص المصاب بالتهاب الكبد (ب) الحاد أو المزمن قد ينقل العدوى للآخرين من خلال المعاشرة الجنسية ، أو عن طريق الدم ، أو سوائل الجسم الأخرى .
في وسط هؤلاء الأشخاص هناك أناس أكثر عرضة لهذه العدوى وهم :
-أطفال يولدون لأمهات يحملن فيروس التهاب الكبد الوبائي (ب).
-الأشخاص الذين ليس لديهم مناعة من أعضاء الأسرة .
-شركاء أصحاب العلاقات الجنسية ممن يحملن الفيروس .
-العاملون في الحقل الصحي والذين ليس لديهم مناعة من أعضاء الأسرة .
-متعاطو المخدرات والعقاقير والذين يشتركون بالحقن بالإبر .
إن التهاب الكبد الفيروسي الوبائي (ب) عادة لا ينتشر عن طريق الماء والأكل أو عن طريق الاتصال العرضي كالذي يحدث في المدارس أو أماكن العمل .
ماهي الأشياء التي يجب اتباعها لمنع انتقال الفيروس (ب) للآخرين ؟
إذا اتبعت الاحتياطات التالية فليس باليسير أن تعدي الآخرين:
-عدم الخوض في العلاقات الجنسية المحرمة ويجب تشجيع من تعيش معهم لمقابلة الطبيب للفحص عن الالتهاب الوبائي ( ب) وإذا لم يكونوا مصابين بالعدوى وليس لديهم مناعة عليهم بتلقي التطعيم من التهاب الكبد الفيروسي الوبائي (ب).
-لا تستعمل هذه الأشياء مع الآخرين مطلقا:
فرشة الأسنان ماكينة الحلاقة ، مبرد تنظيف الأظافر .والأشياء الأخرى التي تحتوي على كمية من الدم أو سوائل الجسم الأخرى
-يجب استعمال العازل الطبي في حالة الممارسة الجنسية مع الزوج المصاب بالتهاب الكبد الفيروسي الوبائي حتى استكمال التطعيمات ضد هذا الفيروس .
-يجب أخبار طبيبك وطبيب الأسنان والآخرين ممن يهتمون بصحتك بأنك حامل لفيروس التهاب الكبد الوبائي (ب) وذلك لحماية الطفل عند الولادة بالتحصين ضد هذا المرض .
-الامتناع عن التبرع بالدم .
-تنظيف أي نقطة دم تنزل من جسمك بمطهر ومياه ، ومسح السطح بسائل مطهر .
-يجب التخلص من أية مادة ملوثة بالدم مثل الحشوات ، الضمادات ، الإبر ، الزجاج المكسور ، خيط تنظيف الأسنان بوضعها في وعاء بلاستيكي ووضعها في النفايات ، ويجب التأكد من وضع الأشياء حادة الأطراف الملوثة بالدم في وعاء مأمون .
-يجب تضميد كل الجروح والتقرحات .
-يمكنك تحضير وتقديم أي طعام بعد التأكد من أنك لا تنزف وليس لديك جرح أو قرحة ينثر منه سائل أو دم من يديك .
-إذا كنت ممن يعملون في الحقل الصحي فيجب أن تخبر المشرف عليك بأنك من حملي فيروس الكبد الوبائي (ب) ، ويجب تعلم الطرق التي تحد من انتشار العدوى للآخرين من خلال عملك .
-تجنب السباحة في الأحواض العامة إذا كنت مصابا بجروح أو تقرحات مفتوحة .
ماذا عن التغذية والأدوية ؟
يمكنك أكل غذاء جيد ومتوازن بدون أي تحفظات ولكن يجب معرفة أن تناول الكحول للكبد خاصة للمرضى المصابين بالفيروس (ب) وأيضا يجب الابتعاد قدر الإمكان عن الأدوية وعدم استعمالها إلا عند الضرورة .
هل يوجد علاج الالتهاب الكبد الفيروسي الوبائي (ب)؟
نعم يوجد علاج ما يسمى الفاانترفيرون وهو فعال في تقليص نشاط الفيروس في نسبة من 35% -40% من المرضى المعالجين .
إن الفاانترفيرون منتج طبيعي من جسم الإنسان ومعروف عنه القدرة على تقليص إنتاج الفيروس بعد غزوه الجسم .
والأبحاث ماتزال مستمرة في إيجاد عقاقير جديدة مضادة لمعالجة الفيروس .
كيف يحدث تليف الكبد ؟ وكيف سيتوقف مستقبلا ؟
وتكمن خطورة أمراض الكبد في كونها تبقى كامنة حتى يصل المريض أو المريضة إلى مرحلة متأخرة من المرض ومن ثم تظهر الأعراض المعروفة وأهمها الصفار ، الاستسقاء ، ضمور العضلات ،نزيف دوالي المريء وأخيرا الغيبوبة الكبدية والوفاة . ولكون الكبد عضوا رئيسيا في الجسم وحيث أن وظائفه تؤثر وتتأثر بجميع أجزاء الجسم فان حدوث حالة مرضية في الكبد يؤدي إلى اعتلال الجسم بصفة عامة . وبالرغم من تعدد أسباب اعتلال الكبد فان جميعها تؤدي إلى نتيجة واحدة وهي تليف الكبد - ويعني تليف الكبد نسيجها والذي يتكون من خلايا كبدية فائقة التخصص موزعة بطريقة هندسية مدهشة تتحول إلى مجموعة خلايا تحيط بها الألياف من كل جانب وهذا بالطبع تؤدي إلى قصور في عمل الكبد ينتهي بحدوث الأعراض المرضية التي سبق ذكرها .
أمراض الكبد تحدث بسبب " تخريب " الخلايا الكبدية فائقة التخصص والعناصر المخربة لهذه الخلايا تتراوح ما بين أمراض فيروسية مثل فيروس أ ، ب، ج وهي كائنات دقيقة تهاجم خلايا الكبد بطريقة مباشرة أو طفيليات مثل البلهارسيا تؤدي إلى تلفها بطريقة غير مباشرة .
وقد يكون العنصر المخرب غير بيولوجي مثل السموم والأدوية والكحول التي تؤدي إلى تلف هذه الخلايا .
وهناك أيضا أسباب وراثية تؤدي إلى ترسب بعض العناصر الكيميائية والمعادن لعدم قدرة الكبد على التعامل معها بسبب نقص أنزيمي في خلايا الكبد وهذا يؤدي أيضا إلى تخريب الكبد مثل مرض ويلسون والأمراض المؤدية إلى ترسب الحديد وغير ذلك .
وكما قلنا إن جميع هذه العوامل المخربة تؤدي إلى نتيجة واحدة وهي تليف الكبد وبالتالي فإن أعراض فشل الكبد النهائي متشابهة رغم اختلاف الأسباب المردية إليها .
الوقاية من أمراض الكبد تشمل التطعيم ضد الالتهاب الفيروسي (ب) للأشخاص المعرضين للإصابة به واتخاذ بعض الاحتياطات الوقائية المناسبة بالنسبة لفيروس (ج) حيث لم يكتشف تطعيم لهذا النوع بعد . أما الأمراض الوراثية فإن اكتشافها في وقت مبكر قد يمنع تطورها وذلك باستعمال بعض الأدوية . أما البلهارسيا فإن القضاء على المستنقعات وترك العادات الصحية الضارة يؤدي إلى منع انتقال المرض وبالتالي القضاء عليه . والاهم من هذا كله هو عمل تحليل دوري لوظائف الكبد لاكتشاف هذه الأمراض بصورة مبكرة .
أما فيما يتعلق بالمستقبل فإننا نتوقع وبإذن الله حدوث ثورة فيما يتعلق بعلاج أمراض الكبد الفيروسية خلال الخمس سنوات القادمة تؤدي إلى التخلص من هذه الأمراض إن شاء الله وذلك عن طريق استعمال الأدوية الحديثة وربما الهندسة الوراثية . كذلك نتوقع أن العلاج بالمورثات سوف يؤدي إلى القضاء على بعض الأمراض الوراثية . أما بالنسبة لزراعة الكبد فإنها سوف ستبقى الأمل الوحيد لمرضى الفشل العضوي النهائي ونتوقع حدوث تطورات في أدوية الرفض سوف تؤدي إن شاء الله إلى تحسين نتائج زراعة الكبد .
التهاب السحايا الحمى الشوكية
يحدث هذا المرض بشكل وبائي (
Epidemic ) ، كما أنَّ إصاباته توجد في بعض البلاد بشكل مستوطن. وهكذا نرى التهاب السحايا من الأمراض الجرثومية السارية ، ويصنف مع الأمراض السارية التي تنتقل مع إفرازات الفم والأنف.التعريـف
التهاب السحايا هو إصابة التهابية جرثومية تصيب الأغشية المغلفة للمخ والمسماة بالأغشية السحائية . ويمتاز هذا المرض بأعراض إصابة في الطرق التنفسية العلوية في البداية … ثم بانتشار العامل المرضي في الدم ... فالاستقرار في السحايا . ولذلك تسمى هذه الإصابة أيضاً ذات السحايا .
الأسباب :
العامل المرضي لـذات السحايا هو جـراثيم من المكورات، تسـمى (المكورات السحائية) تدخل الجسم من الطرق التنفسية العليا .
تتم العـدوى بصورة مباشرة أثناء الكلام أو العطاس غالباً ، ومصدر العدوى هم حاملو الجراثيم الأصحاء ، أو الناقهون من المرض، ولا ينتقل العامل المرضي بالأيدي أو الأغراض الشخصية أو الأطعمة الملوثة ، لأن جراثيم المكورات السحائية سريعة العطب خارج الجسم .
تكثر إصابات ذات السحايا في شهر مارس خاصة ، وذلك في البلاد المعتدلة . وتشاهد إصاباتها في مختلف الأعمار إلا أنها في الأطفال أكثر من غيرهم ، كما أنها تصيب الذكور أكثر من الإناث .
والإصابة بالتهاب السحايا لا تُخلف بعدها أي نوع من المناعة ، أي أنَّ (معاودة الالتهاب ) أمرٌ ممكن الحدوث.
الأعراض
مدة الحضانة لا يمكن تحديدها ، ولكنها تختلف ما بين (2-7) أيام . أما مظاهر الإصابة نفسها فإنها تمر بثلاث أدوار .
دور الإصابة الأولية :
وهو دور التهاب المجاري التنفسية العليا ، أي أنه بداية المرض . وفيه يصاب الأنف والبلعوم واللوزتان ، فتظهر على المريض أعراض نزلة أنفية بلعومية .
دور الانتشار في الـدم :
تنتشر الجراثيم في هذا الدور من البؤرة الالتهابية، وتدخل إلى الدوران الدموي . فتظهر على المصاب حالة الذهول والآلام المفصلية ، وقد ترتفع الحرارة . وقد يبقى الدور خفياً يصعب كشفه .
دور الاستقرار النهائـي :
إنَّ المكورات السحائية بعد مرورها في الدم ، تستقر في السحايا وتصيبها بالالتهاب . فتظهر على المريض الحمى والقيء، ولكن أهم ما يمتاز به هذا الدور هو ظهور ما يسمى (المتلازمة السحائية ) في اليوم الثاني أو الثالث من بدء الإصابة . ويتصف التناذر السحائي بأعراض ثلاثة (الصداع و التشنج والقيء) . ونشير إلى أنَّ التشنج العضلي (
Contracture ) الشديد يؤدي إلى ظهور أعراض عديدة يمكن ملاحظة بعضها على المريض مثل ما يسمى وضعية زناد البندقية (انعطاف الطرفين السفليين) ، والبطن الزورقي (تقعُّر البطن) وغيرها .المضاعفات
معاودة الالتهاب :
رغم أنَّ تحسن الالتهاب السحائي بطيء وأن الشفاء منه لا يتم إلا بعد أسابيع أو أشهر ، فإنه يُخشى دائماً من عودة المرضالآثار البدنية: بسبب انتشار جراثيم المكورات السحائية في الدم تظهر هذه في أنحاء مختلفة من البدن مثل الرئة والقلب ، أو في العين والأذن ، أو في المفاصل والخصية أو غيرها .
العواقب النهائيـة : إنَّ التأثير البدني قـد يسبب دماراً في أنسجة الجزء المصاب ،
ونتيجة لهـذا فإن شـفائها يترك وراءه عواقب مستديمة عـديدة أكثرها مصادفةً ؛
الصَّمم والعمى والبله .
الإنـذار
إنَّ المعالجة السريعة لها تأثير كبير جداً في تبديل اتجاه المرض ؛ فبينما يظهر التحسن بالمعالجة خلال (24-48) ساعة ، نرى أنَّ الإصابات المهملة قد تنتهي بالمـوت أو تصبح مزمـنة.
المعالجـة
تستجيب ذات السحايا للمعالجة بالأنواع العادية من الأدوية المضادة للجراثيم ، ولكن بعض المرضى قد تظهر عليهم عوارض عدم تحمل الدواء ، مما يوجب تبديله في هذه الحالة
وإضافة إلى المعالجة المضادة للجراثيم ؛ يعطى للمريض المحاليل الملحية السكرية عن طريق الوريد لتأمين التغذية ولتعويض نقص السوائل بالقيء.
التمـريـض
ويتضمن النقـاط التالية :
ينقل المريض إلى المستشفى بأسرع وقت ممكن.
يوضع المصاب في غرفة تتوفر فيها الإضاءة الخافتة ، إذ أنَّ النور يزعج المريض كثيراً.
يؤمن له الهدوء التام . وإنَّ كل ضجة حول تثير فيه آلاماً شديدة
ضرورة العناية ... واللطف ... والهدوء ... لدى تحريك المصاب .
وضع كيس الجليد إلى الرأس لأنه يريح المريض.
على القائمين بالتمريض توجيه العناية الفائقة لإفرازات حلق المريض وأنفه ، والاحتراس من التعرض للتلوث بها .
يلزم الاهتمام بتدبير تغذية المريض بشكل مناسب ، خاصة وأنه كثيراً ما يكون مصاباً بفقد الشهية
الوقاية
يجب عزل المصاب في المستشفى .
التطهير من الواجبات الضرورية أثناء المرض ، وخاصة تطهير مفرزات الطرق التنفسية العلوية
جـ. أمـا ذوي المريض والمخالطين له الذين تعرضوا لخطـر العـدوى فيُعطى كل فـرد منهـم دواء ريفامبيسن للوقاية من هذا المرض
ماهو الفرق بين التهاب المفاصل والروماتيزم ؟
مرض التهاب المفاصل يأتي في أحد أو بعض المفاصل بينما مرض الروماتيزم يأتي كحالة شاملة لالتهاب في المفاصل ، العظام ، العضلات ، الأربطة وجميع الأعضاء ذات العلاقة بالجهاز الحركي للإنسان ، ويتصف المفصل أو المفاصل المصابة بالالتهاب بالاحمرار والاحتقان والتورم .
الالتهاب
العظمي المفصلي والذي يأتي نتيجة تآكل العظام ويصاحب هذا المرض آلام مزمنة.التهابات
مجهولة السبب مثل التهاب المفاصل الروماتيزمي.التهابات
تكون جزء من عدوى أو تأتي بعد الإصابة ببعض الأمراض مثل الحصبة الألمانية أو الحمى أو غيرها. التهابات تأتي بسبب حدوث تغيرات كيمائية بالجسم مثل النقرس .التهابات
تعود إلى وجود تقيح أو صديد في المفاصل.إلتهابات بسبب اضطرابات أخرى متعددة بالجسم .
ومن خلال ما تقدم فان علاج التهاب المفاصل يعتمد على التشخيص السليم لمعرفة نوع الالتهاب في وقت مبكر حيث أن العلاج يختلف باختلاف نوع التهاب .
يشكو الكثير من الناس من أوجاع والآم بالعضلات و العظام والمفاصل والتي يكون لها عدة أسباب ، ولتحديد العلاج السليم تلزم التفرقة بين هذه الالتهابات فنجد انه في حالة الالتهاب العظمي المفصلي فان مفاصل الأصابع أو الإبهام على سبيل المثال تكون متضخمة وهناك تيبس في بعضها مع تورم في الركبة أو الركبتين ، أما في مرض التهاب المفاصل الروماتيزمي فيحدث تورم في عدة مفاصل مثل الرسغ والمفاصل الوسطى بالأصابع أحيانًا و المرفقين والكتفين وغيرها .
الوقـاية :
الوقاية من مرض التهاب المفاصل يأتي بالدرجة الأولى بواسطة ممارسة التمارين الرياضية الملائمة والمحافظة على الوزن المناسب والغذاء المتكامل .
ويحتاج مريض التهاب المفاصل إلى تنظيم حياته العملية والغذائية بما بتناسب مع ظروفه الصحية حيث يبتعد مثلا المريض بالتهاب مفاصل الأصابع عن العمل على أجهزة الحاسب الآلي أو الآلة الكاتبة باستمرار وتجنب رفع الأثقال في حالة وجود التهابات في مفاصل الركبتين والكتفين وهكذا ، مع أهمية الراحة كعلاج رئيسي لهذا المرض .
العـلاج :
هنالك ما يدعو كل شخص مصاب بمرض التهاب المفاصل إلى أن يحيا حياة عادية تحت إشراف الطبيب وقد لا يحتاج نشاطك إلى التغيير ولكن إلى إجراء تعديل فقط ، بمعنى إذا كنت مصابا بالتهاب في مفاصل الأصابع فان العمل على الحاسب الآلي لا يناسبك، وإذا كان وزنك زائدا فانه يوصى بعمل حمية ذات سعرات حرارية قليلة ، وعلى وجه الخصوص إذا كانت المفاصل يعتمد عليها في رفع أثقال وكذلك فان الراحة مطلوبة إذا كان هناك التهاب.
يؤدي تناول الدواء وفق التعليمات إلى التأثير على الأعراض وإعاقة تقدم بعض أشكال التهاب المفاصل .
وهناك بعض الحالات التي يكون العلاج الطبيعي مهما ومؤثرا عليها . فحسب نوع التهاب المفاصل يكون هناك عدد من الطرق العلاجية التي تساعد على الشفاء من المرض .
الحصبة ( Measles)
ما هي الحصبة؟
الحصبة مرض فيروسي معدي يصيب عادةً الأطفال دون سن الخامسة من العمر وتنتقل أساساً عن طريق الرذاذ ،لكن الهواء وأدوات الأطفال تنقلها أيضا بسهولة.
ما هي أعراض الحصبة؟
·
تبدأ الأعراض بما يشبه الأعراض الأولية لحالات الزكام وهي: سيلان الأنف،· احمرار العينين،· عطس،· وسعال جاف،· مع ارتفاع في درجة الحرارة تستمر لمدة يومين.·
في اليوم الثالث،· تظهر بقع بيضاء متجاورة في فم المريض وتسمى بقع كوبلك.·
خلال اليومين الرابع والخامس يبدأ الطفح ذو اللون الوردي المميز للحصبة في الظهور على الجبهة وخلف الأذنين ثم ينتشر ليغطي باقي الجسم.·
في غضون أربعة أيام يبدأ الطفح في الزوال تدريجيا،· تاركا قشورا تشبه نخالة الدقيق.·
تختفي كل الأعراض خلال أسبوع مع اكتساب مناعة دائمة ضد مرض الحصبة.ما هي مضاعفات هذا المرض؟
·
الالتهاب الرئوي،· وهو المسؤول عن معظم الوفيات.·
التهاب الأذن الوسطى.·
التهاب العيون.·
إسهال.·
التهاب الدماغ.هل يوجد علاج لهذا المرض؟
·
ليس ثمة علاج معين،· عدا نصح المريض بالراحة التامة.·
تناول الأقراص المخففة للحرارة،· أو الأدوية المهدئة للسعال.·
لا تستعمل المضادات الحيوية،· إلا في حالة حدوث مضاعفات.ما هي طرق الوقاية من المرض؟
·
يتم تطعيم الأطفال الرضع بلقاح الحصبة ابتداءً من الشهر التاسع حيث تعطى الجرعة الأولى،· أما الجرعة الثانية (ثلاثي الحصبة والحصبة الألمانية والنكاف) فتعطى في الشهر الخامس عشر،· ويعطى الطفل جرعة منشطة من طعم الثلاثي في سن السادسة عند دخول المدرسة.·
عزل المريض في حجرة جيدة التهوية مع الاهتمام بنظافته وتغذيته وعدم السماح له بالذهاب إلى المدرسة لمدة أسبوعين على الأقل بعد ظهور الطفح.
الحصبة الألمانية (Rubella)
الحصبة الألمانية هي مرض معد يصيب غالبا الأشخاص من سن 5 - 20 سنة ويكثر في فصل الشتاء والربيع وسميت بالحمى الوردية لأن لون الطفح الجلدي أحمر وردى . تتراوح مدة حضانة المرض من 12 - 20 يوما.
(
حضانة المرض : هي المدة ما بين الإصابة بالفيروس إلى ظهور أول عرض على جسم المريض)الأعراض و العلامات:
·
ارتفاع طفيف في درجة الحرارة.·
تضخم في الغدد الليمفاوية.·
ظهور طفح جلدي وردي اللون في اليوم الثاني على الوجه والصدر والأطراف. بعد حوالي يومين يزول الطفح وتبدأ الغدد الليمفاوية في النقصان .الحصبة الألمانية و الحامل:
وترجع أهمية الحصبة الألمانية إلى أن الفيروس قد ينتقل من الأم إلى الجنين عن طريق المشيمة إذا أصيبت الأم في شهور الحمل الأولى بالمرض وقد يؤدى إلى حدوث تشوهات خلقية بالجنين عند ولادته ،أهمها:
·
تشوهات القلب و الجهاز العصبي.·
العمى والصمم.لذلك تُنصح الحامل بعمل الآتي:
·
تجنب مخالطة الأطفال المصابين بالحصبة.·
اخذ الطعم الواقي قبل الزواج.الوقاية من المرض :
وللوقاية من المرض يجب إعطاء الطعم الواقي في مراكز الأمومة و الطفولة مع نهاية الشهر الخامس عشر ضمن طعم (م.م.ر) ضد
الحصبة والحصبة الألمانية و النكاف .
----------
السعال الديكي (Whooping Cough or Pertusis)
مرض جرثومي معد يصيب الأطفال دون السادسة من العمر وينتقل عن طريق الرذاذ..
الأعراض:
·
نوبات من السعال المتعاقب يليه شهيق شديد يحدث صوتاً عالياً شبيهاً بصياح الديك. قد يؤدي هذا السعال الشديد إلى إصابة الطفل بالفتق والنزيف خاصاً في العين والمخ والأنف.·
تقيؤ و خاصاً بعد نوبات السعال.·
قلة النوم والضعف العام.
الوقاية و العلاج:
·
تهوية مكان إقامة المريض وتوفير الغذاء الجيد له·
استخدام المضادات الحيوية التي يصفها الطبيب·
إعطاء أدوية السعال و المسكنات·
وللوقاية يجب إعطاء الطعم الواقي في موعده المحدد ضمن الطعم الثلاثي كالتالي:o
الجرعة الأولى في نهاية الشهر الثانيo
الجرعة الثانية في نهاية الشهر الرابعo
الجرعة الثالثة في نهاية الشهر السادسo
جرعة منشطة في سن 18 شهراً
---
حمى التيفوئيد (Typhoid fever)
هو مرض جرثومي معدي يصيب الجهاز الهضمي.
أعراضه:
·
ضعف عام.·
ارتفاع في درجة الحرارة مصحوب بصداع.·
إمساك أو إسهال.·
فقدان للشهية.·
تضخم الطحال و الكبد.·
ظهور طفح زهري اللون على الجسم على هيئة نقط وردية في حجم حبة العدس في منطقتي البطن والصدر وهو نادر الحدوث في الوقت الحاضر.طرق انتقال المرض:
ينتقل المرض عن طريق البراز إلى الفم بواسطة:
·
الذباب الذي يعتبر الواسطة الأولية الناقلة للمرض .·
عدم غسل الأيدي بعد استعمال المرحاض.·
تناول الطعام أو الماء الملوث.·
حاملي الجرثومة من متداولي الأطعمة.مضاعفات المرض :
·
نزيف معوي.·
ثقب الأمعاء.·
الصدمة التسممية .·
التهاب الرئتين والغدة النكافية .·
إصابة الجهاز العصبي بالتهاب السحايا والدماغ .طرق الوقاية:
1.
نظافة الأحياء السكنية .2.
التأكد من نظافة الماء والطعام.3.
التخلص الصحي من النفايات و إبادة الحشرات وعدم كشف المجارى الصحية .4.
غسل الفواكه والخضار بالماء والصابون .5.
غسل الأيدي جيداً بالماء و الصابون قبل تحضير أو تناول الطعام و بعد استعمال المرحاض.6.
تنظيف المنزل و المراحيض باستمرار.7.
عزل المرضى المصابين .8.
التلقيح ضد المرض لكل من:·
متداولي الأطعمة.·
المخالطين للمريض.·
المسافرين إلى المناطق التي يتواجد فيها المرض.
----
الثلاسيميا-بيتا (Beta-thalassemia)
الثلاسيميا أو أنيميا البحر الأبيض المتوسط هو مرض وراثي يصيب تكوين الدم ويؤدي إلى انخفاض نسبة الهيموغلوبين مسبباً فقر الدم.
كيف تنتقل الثلاسيميا من الأبوين إلى الأبناء؟
·
يملك الأشخاص الأصحاء جنتين تتحكمان في تصنيع الهيموغلوبين في كل من الكريات الحمراء.·
أما الأشخاص الأصحاء حاملو صفة الثلاسيميا-بيتا فيملكون جينة واحدة طبيعية بينما تكون الأخرى مريضة فيكون هؤلاء الأشخاص معافين.·
بينما يملك الأشخاص المصابين بالثلاسيميا الكبرى جنتين مريضتين لتشكيل الهيموغلوبين إحداهما موروثة من كل من الأبوين.ماذا يحدث في الثلاسيميا الكبرى ؟
·
خلال فترة الحمل لا تؤثر الثلاسيميا الكبرى على الجنين و ذلك لان لديه نوع خاص من الهيموغلوبين يسمى الهيموغلوبين الجنيني (HbF) .·
يتحول هذا الهيموغلوبين خلال الستة اشهر الأولى من حياة الطفل إلى هيموغلوبين البالغين .(HbA)·
المشكلة عند مرضى الثلاسيميا هو تعذر صنع ما يكفي من هيموغلوبين البالغين فيبدأ الطفل بالإصابة بفقر دم حاد حيث يبدو شاحبا قليل النمو بالنسبة لعمره كما يتضخم طحاله .ما هي مضاعفات الثلاسيميا الكبرى ؟
·
فقر دم حاد.·
تضخم الطحال الذي يبدأ مع تقدم المرض بتدمير خلايا الدم فيؤدي إلى ازدياد المرض سوءا .·
تمدد نخاع العظم لتكوين الكريات الحمراء فيؤدي إلى ضعف في العظام و تشوهه مما يجعل شكل الطفل مييزا عن الأطفال الأصحاء .·
مشاكل القلب الناتجة عن تراكم الحديد .·
مشاكل الكبد الناتجة عن عدوى الفيروسات المنقولة في الدم و عن تراكم الحديد .·
تباطؤ النمو عند سن البلوغ·
داء السكري.·
قصور الغدة الدرقية و الجار درقية·
القصور في الوظيفة الجنسية .·
تغير لون البشرة بسبب تراكم الحديد .كيف تعالج الثلاسيميا الكبرى ؟
الطريقة التقليدية للعلاج وهي عبارة عن :
·
نقل كريات الدم الحمراء كل أربعة أسابيع تقريبا للمحافظة على مستوى الهيموغلوبين طبيعي·
المعالجة بالدسفيرال الذي يعمل على التخلص من الحديد الزائد عن حاجة الجسم و بذلك يمنع مضاعفات تراكم الحديد التي تؤثر على الكثير من الأعضاء .·
استئصال الطحال أحيانا و خاصة عن البدء في تدمير كريات الدم الحمراء الذي يؤدي إلى تناقص فعالية نقل الدمزرع نخاع العظم
:و هي من الحلول الجيدة لمرضى الثلاسيميا و تتطلب الحصول على متبرع ملائم
الثلاسيميا و الغذاء :
1. لا يتوجب على مرضى الثلاسيميا اتباع حمية غذائية معينة .
2. يجب تجنب المواد الغذائية الغنية بالحديد كالكبد و الطحال و البرقوق و الزبيب و السبانخ .
3. الابتعاد عن المشروبات الكحولية .
4. يمكن تناول الفيتامينات بصورة عامة و لكن يجب مراعاة التالي :
·
تجنب أن تحتوي على الحديد .·
تجنب تناول المزيد من فيتامين د إلا إذا أظهرت التحاليل الحاجة إلى ذلك .·
تجنب تناول المزيد من فيتامين ج أيضا إلا في حال كنت تتناول الديسفيرال حيث يعمل فيتامين ج على زيادة كمية الحديد التي يمكن للديسفيرال أن يطرحها خارج الجسم .
أنيميا الفول أو ما يعرف ب G6PD Defeciency
هو مرض وراثي يتميز بنقص خميرة أو إنزيم G6PD في كريات الدم الحمراء مما يؤدي إلى تكسرها، وهو أكثر أمراض نقص الخمائر شيوعا، ويصيب الرجال أكثر من النساء بسبب طبيعته الوراثية.
ولا يحدث تكسر الدم بشكر مستمر بل يحدث فقط عند تعرض الجسم لمنتجات مؤكسدة مثل أدوية الملاريا والفول (ولذلك سمي بأنيميا الفول)
قد يصاب المريض بالصفار نتيجة تكسر الدم ويمكن أن يرى اللون الأصفر في بياض العينين.
يشخص المرض عن طريق فحص الدم لقياس مستوى خميرة أو إنزيم G6PD
علاج المرض ببساطة الوقاية من المواد المؤكسدة كالفول، وقد يحتاج المريض إلى نقل الدم في حالات فقر الدم الشديد كحالة الطفل المذكورة، ولا يؤثر المرض على مستقبل الطفل ما دام يمتنع عن المواد المؤكسدة
المرارة
المرارة كيس بحجم الاجاصة متوضعة اسفل الكبد تعمل كمجمع للمفرزات الكبدية الصفراوية الضرورية لعملية الهضم وهي تدفع بتقلصلتها محتوياتها من السائل الصفراوي وخاصة بعد وجبات الطعام فيجري السائل في قنوات خاصة حتى يصل للامعاء الدقيقة على شكل الحصوات مركبة من الصباغ الصفراوي
الببلروبين والكولسترول والاملاح الكلسية ويختلف حجم هذه الحصوات من ميليمترات قليلة لعدد من السنتمتراتاذا سدت احدى هذه الحصوات فوهة كيس المرارة تعرضت المرارة للاحتقان والالتهاب الحاد وقد تؤثر الحصوات على جدار المرارة فتخرشه وتشكل الالتهاب المزمن التي تنكرر بعد شهر او سنة
التهاب المرارة يصيب كل الاعمار والاجناس الا انه يظهر خاصة بعد سن الثلاثين كما انه يصيب النساء بنسبة 3الى 1 للرجال وخاصة عند البدينات والولودات
ان القصة المرضية والفحص السريري قيمة اساسية في وضع التشخيص خاصة في حالة التهاب المرارة الحاد الا انه لا يمكن الجزم بالاصابة الا بعد اجراء صورة شعاعية خاصة
قد تترافق نوبات الالم نتيجة التهاب المرارة بتغير لون البشرة للون الاصفر
اليرقان-jaundice يدل هذا التغير على انسداد مجرى السائل الصفراوي المتجه للامعاء الدقيقة ---ومع ان هذا قد يكون بسبب التهاب المرارة لوحده بالحالات النادرة فهو يعني في معظم الاحيان خروج حصوة من المرارة للمجرى وسدها طريقه وعلامة اليرقان هذه علامة مهمة لانها تعني ان علاج الحالة سوف يكون اكثر تعقيدا واطول امداان الادوية المضادة للالتهاب تنفع في تخفيف حدة النوبة الالتهابية او تشفيها مؤقتا الا انه متى حدثت نوبة التهاب نتيجة حصوات مرارية فستليها حتما نوبات اخرى في المستقبل –دواء يذيب الحصوات بشكل اكيد لا يوجد- العلاج هو استئصال المرارة الجراحي ويتم هذا بعملية بطنية عبر شق طولاني او عرضاني ويبدو ان جسم الانسان ليس بحاجة الى لهذا الكيس المجمع للسائل الكبدي الصفراوي فالسائل يجد طريقه للامعاء الدقيقة عبر القنوات الخاصة ولاينتج عن استئصال المرارة اي ضرر في معظم الاحيان واذا كان الالتهاب من النوع الحاد يلجأ عادة لمعالجة الحالة مؤقتا بالدوية ريثما تزول علامات النوبة الالتهابية قبل الاستئصال الجراحي اما اذا رافق نوبة الالتهاب يرقانا في لون الجلد فلا يكفي استئصال المرارة بل يجب البحث ضمن القنوات الصفراوية عن الحصوة السادة لتلك المجاري واستئصالها
عواقب التهاب المرارة وخيمة ان هي لم تداو او تستأصل بسرعة ---قد ينتهي الالتهاب بالتقيح او التموت في الكيس المراري مما يؤدي لانفجاره داخل البطن ولا ينجو من هذه العاقبة الكثير او قد يتشكل جيب قيحي حول المرارة يوصلها باحدى قطع الامعاء وكثيرا ما مرت حصوة مرارية للامعاء عن هذا الطريق فسببت انسدادا معويا
--
حقائق حول عنة الرجل
المعلومة: لا يعاني الكثيرين من عنة الرجل
خطأ، هناك أكثر من عشرين مليون في الولايات المتحدة وحدها يعانون من العنة مرة في
حياتهم، ويصاب كل ثنين من عشرة من الرجال بعنة الرجل في حياتهم.
المعلومة: لا يوجد علاج لعنة الرجل؟
خطأ، هناك تطور في علاج عنة الرجل، الآلاف من الرجال عولجوا من قبل أطباؤهم
ويعشون حياة طبيعية.
المعلومة: العنة سببها نفسي في الغالب؟
خطأ، غالبا ما يكون السبب عضوي.
المعلومة: 50% من المصابين بالعنة يرون الطبيب؟
في الحقيقية أن نسبة المصابين بالعنة الذين يراجعون الطبيب قليلة جدا قد تصل الى
10% ، على رغم من التقدم الحاصل في معالجة هذا الأمر.
المعلومة: عنة الرجل معناها فقدان الرجولة؟
في أغلب الاحيان يكون سبب عنة الرجل هو وجود مرض عضوي، ويمكن في الكثير من
الحالات علاج السبب المرضي، ولا يعني حدوث العنة فقدان الرجولة.
ا
التوحد (Autism)
ما هو التوحد؟؟
التوحد هو اضطراب انفاعلي شديد يعتقد انه ينتج عن تلف في الدماغ يعيق النمو العقلي و الاجتماعي للطفل ويعاني معظم الأطفال التوحديين من التخلف العقلي الشديد ولحسن الحظ فهذا الاضطراب نادر الحدوث إذ لا تزيد نسبة انتشاره عن 4 من كل 10,000 طفل.
ما خصائص الأطفال التوحديين؟؟
1- إيذاء الذات فهؤلاء الأطفال غالباً ما يخدشون أنفسهم أو يصفعون رؤوسهم وهم قد يؤذون الآخرين بطرق بدائية أو يتلفون الألعاب و الأثاث و الممتلكات.
2- الإثارة الذاتية وتتمثل في النشاطات الحركية غير المناسبة والحملقة وإصداء اصوات غير المفهومة بشكل متكرر.
3- الانفصال الاجتماعي ويتمثل هذا النمط السلوكي بالانسحاب وعدم المبادرة إلى التفاعل مع الآخرين ، والافتقار إلى مهارات اللعب والتواصل ، وعدم الاكتراث بمن حولهم.
4- الضعف الحسي الكاذب : على الرغم من هؤلاء الاطفال لا يعانون من ضعف سمعي أو بصري إلا ان الآخرين قد يعتقدون أنهم لا يسمعون ولايرون بسبب عدم استجابتهم.
5- السلوك الشاذ : قد يضحك هؤلاء الاطفال بشكل هستيري وقد يحدث لديهم ثورات غضب شديدة دون سبب واضح وقد لا يستجيبون عاطفياً بالمرة.
6- الاضطراب اللغوي : إن معظم هؤلاء الأطفال لا يتكلمون واذا تكلموا فهم يكررون بعض المقاطع الصوتية التي تصدرت عن الآخرين.
7- عدم العناية بالذات : أن هؤلاء الاطفال قد لا يستطيعون إطعام انفسهم أو ارتداء الملابس وخلعها واستخدام التواليت وما إلى ذلك من مهارات.
8- عدم القدرة على تحمل التغيير : يظهر على هؤلاء الاطفال مستويات شديدة من القلق و الخوف من التغيرات البسيطة في البيئة من حولهم.
ما هي اسباب التوحد؟
فيما مضى كان يعتقد أن التوحد ينتج عن انهيار العلاقة بين الأم وطفلها بمعنى ان الأم تكون قد اخفقت في تزويد طفلها بالحب والحنان . إلا أن البحث العلمي بين ان هذه الفرضية ليس لها اساس أما الرأي المقبول حالياً فهو ان العوامل البيولوجية هي التي تكمن وراء التوحد وليست العوامل النفسية والبيئية فالتوحد حالة يعاني منها أطفال ينتمون إلى مختلف الشرائح الاجتماعية بغض النظر عن العوامل الاقتصادية أو الاجتماعية أو الثقافية. كذلك فقد بينت عدة دراسات أن التوحد يرتبط باضطرابات جسمية معينة مثل الحصبة الألمانية و التشنجات وبعض الاضطرابات الوراثية . وبناء على ذلك فإن التوحد في الوقت الراهن يصنف ضمن الاضطرابات الجسمية وليس الاضطرابات الانفعالية.
هل هناك علاج للتوحد؟؟
ليس هناك علاج فعال للتوحد وعلى أي حال إن أهل الاختصاص يجتمعون على اهمية التدخل العلاجي المبكر والذي تنفذ البرامج التدريبية لتطوير المهارات اللغوية والاجتماعية و السلوكية و المعرفية للأطفال. ويتضح ان أسايب تعديل السلوك ( تحليل المهارات والتشكيل و النمذجة والتعزيز و المحو ……إلخ ) هي الأساليب الأكثر فاعلية في تدريب الأطفال التوحديين وأشارت عدة تقارير إلى أن بعض الفيتامينات والأملاح المعدنية ( فيتامين ب – 6 والمغنسيوم ) حققت نجاحاً كبيراً في معالجة 40 – 50 % من حالات التوحد وقد يصف الأطباء بعض العقاقير الطبية لمعالجة الأعراض المرضية المرافقة للتوحد ذاته وفي الآونه الأخيرة أشارت بعض الدراسات إلى ان سلوك الأطفال التوحديين تحسن بفعل المعالجة الغذائية والتي تشمل منع الطفل من تناول المواد الغذائية المسببة للتحسس
الأرق(Insomnia)
كم من الوقت تحتاج للنوم ؟
قد يخفى على الكثير من الناس أن حاجة الإنسان للنوم تختلف مع اختلاف العمر . كما أن البالغين يختلفون في مقدار النوم الذي يحتاجونه . فقد تكون 4 ساعات نوم كافيه لبعض الأشخاص في حين أن آخرين يحتاجون إلى 10 ساعات .وعلى سبيل المثال فإن معدل الوقت الذي يستغرقه البالغ من العمر 50 سنه هو 7 ساعات في اليوم .
ما هي مشاكل النوم ؟
بشكل عام تنقسم مشاكل النوم إلى نوعين :
1. كثرة النوم
2. قلة النوم أو ما يسمى بالأرق وهو الأكثر شيوعا، يمكن أن يكون بسبب القلق أو الاكتئاب .كما أن هناك بعض المشاكل التي يعاني منها بعض الأشخاص وتسبب الأرق للآخرين مثل :
·
تململ الرجل·
الشخير·
انقطاع النفس المؤقت أثناء النومما هو الأرق ؟
·
الأرق هو قلة النوم الكافي لحاجة الجسم و يكون إما صعوبة بدء النوم أو الاستمرار فيه،· أو النهوض باكرا بغير المعتاد.·
عادة يكون الأرق مشكلة عارضة تنتج عن بعض الاضطرابات اليومية في حياة الإنسان و يمكن أن تحدث دون سبب واضح.ماذا أفعل لأخلد إلى النوم ؟
إذا كنت تواجه صعوبة في الخلود إلى النوم فان النصائح التالية قد تساعدك في التغلب على هذه المشكلة :
1. صل ركعة الوتر قبل أن تنام، أو اقرأ ما تيسر من القرآن الكريم، ولا تنسى
أذكار النوم الثابتة عن الرسول صلى الله عليه وسلم.2. لا تحاول النوم مباشرة بعد تناول وجبة دسمة أو الانتهاء من عمل شاق يحتاج إلى الكثير من التركيز أو رياضة عنيفة أو بعد اضطرابات أو جدال
3. حاول أن تتعرف على الأمور التي تساعدك على الاستغراق في النوم . الأمور التالية قد تساعد بعض الناس:
·
تصفح بعض المجلات·
الاستماع إلى الراديو·
الاستحمام بالماء الدافئ·
شرب كوب من الحليب الدافئ قبل النوم·
محاولة الابتعاد عن المشروبات المحتوية على الكافيين (القهوة .. الشاي .. الكولا)·
حدد ساعات معينه للنوم وحاول الالتزام بذلك·
تكرار القيلولة خلال اليوم يؤدي إلى صعوبة النوم في الليل·
حاول تنظيم روتين يومي خاص بك يساعدك على النومماذا عن أدوية النوم ؟
·
ينصح معظم الأطباء باللجوء إلى الوسائل الطبيعية للحصول على نوم هادئ. ولكن في بعض الأحيان يلجأ الطبيب إلى حبوب النوم لفترة محدودة.·
أدوية البينزوديازبين (Benzodiazipine ) هي الأفضل ولكن يجب استخدامها لفترة محدودة (2-3 أيام) و بالجرعة القليلة المؤثرة (بإشراف الطبيب).·
من النادر وصف أدوية النوم بصورة مستمرة و لكن قد يلجأ الطبيب إلى ذلك لحالات معينة من الأرق المزمنالنشاط الزائد (Attention deficit disorder (ADD) )
النشاط الزائد هو اضطراب شائع وتزيد نسبة انتشاره لدى الذكور بمعدل 3 إلى 9 أضعاف عنها لدى الإناث. ومع أن الاضطراب يحدث في المراحل العمرية المبكرة إلا انه قليلاً ما يتم تشخيصه لدى الأطفال في مرحلة ما قبل المدرسة. والنشاط الزائد حالة طبية مرضية أطلق عليها في العقود القليلة الماضية عدة تسميات منها متلازمة النشاط الزائد – التلف الدماغي البسيط – الصعوبات التعليمية – وغير ذلك. وهو ليس زيادة في مستوى النشاط الحركي ولكنه زيادة ملحوظة جداً بحيث أن الطفل لا يستطيع أن يجلس بهدوء أبداً سواء في غرفة الصف أو على مائدة الطعام أو في السيارة.
ويميز البعض بين النشاط الزائد الحركي والنشاط الزائد الحسي. ففي حين يشير النوع الأول إلى زيادة مستوى الحركة يشير النوع الثاني إلى عدم الانتباه والتهور. وقد يحدث كلا النوعين من النشاط الزائد معاً وقد يحدث أحدهما دون الآخر. وغض النظر عن ذلك فإن كلا النوعين يؤثران سلبياً على قدرة الطفل على التعلم . وإذا ترك النشاط الزائد دون معالجة فإن ذلك غالباً ما يعني أن الطفل سيعاني من مشكلات سلوكية واجتماعية في المراحل اللاحقة.
وكثيراً ما يوصف الطفل الذي يعاني من النشاط الزائد بالطفل السئ أو الصعب أو الطفل الذي لا يمكن ضبطه. فبعض الآباء يزعجهم النشاط الزائد لدى أطفالهم فيعاقبونهم ولكن العقاب يزيد المشكلة سوءاً. كذلك فإن إرغام الطفل على شئ لا يستطيع عمله يؤدي إلى تفاقم المشكلة. إن هؤلاء الأطفال لا يرغبون في خلق المشكلات لأحد ، ولكن الجهاز العصبي لديهم يؤدي إلى ظهور الاستجابات غير المناسبة. ولذلك فهم بحاجة إلى التفهم و المساعدة والضبط ولكن بالطرق الإيجابية وإذا لم نعرف كيف نساعدهم فعلينا أن نتوقع أن يخفقوا في المدرسة بل ولعلهم يصبحون جانحين أيضاً فالنشاط الزائد يتصدر قائمة الخصائص السلوكية التي يدعي أن الأطفال ذوو الصعوبات التعليمية يتصفون بها.
كذلك فإن الأطفال الذين يظهرون نشاطات زائدة كثيراً ما يواجهون صعوبات تعلمية وبخاصة في القراءة ولكن العلاقة بين النشاط الزائد وصعوبات التعلم ما تزال غير واضحة. هل يسبب النشاط الزائد صعوبات التعلم أم هل تجعل الصعوبات التعليمية الأطفال يظهرون نشاطات زائدة؟ أم هل أن الصعوبات التعليمية والنشاط الزائد ينتجان عن عامل ثالث غير معروف؟ بعضهم اقترح أن التلف الدماغي يكمن وراء كل منهما ولكن البحوث العلمية لم تدعم هذا الاعتقاد دعماً قاطعاً بعد.
ومن أهم خصائص الأطفال الذين يعانون من النشاط الزائد :
1. عدم الجلوس بهدوء والتحرك باستمرار. 2. التهور. 3. التململ باستمرار. 4. تغير المزاج بسرعة. 5. سرعة الانفعال. 6. التأخر اللغوي. 7. الشعر بالإحباط لأتفه الأسباب. 8. عدم القدرة على التركيز. 9. إزعاج الآخرين بشكل متكرر. 10. التوقف عن تأدية المهمة قبل إنهائها.
وقد اقترح عبر السنين الماضية عدة أسباب للنشاط الزائد. ويمكن تصنيف هذه الأسباب ضمن أربعة فئات هي: · العوامل الجنية. · العوامل العضوية. · العوامل النفسية. · العوامل البيئية.
أما بالنسبة لمعالجة النشاط الزائد فإن اكثر الطرق استخداماً العقاقير الطبية المنشطة نفسياً وأساليب تعديل السلوك. فيما يتعلق بالعقاقير الطبية فهي تحقق نجاحاً في حوالي 70% من الحالات وتتضمن العقاقير المستخدمة لمعالجة النشاط الزائد – الريتالين و الدكسيدرين و السايلر- فمع أن هذه العقاقير منشطة نفسياً إلا أنها تحد من مستوى النشاط لدى الأطفال الذين يعانون من النشاط الزائد وذلك بسبب اضطراب الجهاز العصبي المركزي لديهم. وبما أن النشاط الزائد غالباً ما ينخفض بشكل ملحوظ في بداية مرحلة المراهقة، فإن العقاقير يتم إيقافها عندما يبغ الطفل 12 أو 13 من عمره.
أما بالنسبة لأساليب تعديل السلوك فهي تشمل إعادة تنظيم البيئة الأسرية أو الصفية بحث تخلو من الآثار البصرية الشديدة وتزيد مستوى الانتباه. وكذلك بينت الدراسات فاعلية التدريب على تنظيم الذات معرفياً ( الملاحظة الذاتية والضبط الذاتي واللفظي والتعزيز الإيجابي ). طريقة أخرى من طرق تعديل السلوك هي طريقة الاسترخاء حيث يتم تدريب الأطفال على الاسترخاء العضلي التام في جلسة تدريبية منظمة على افتراض أن الاسترخاء يتناقض والتشتت والحركة الدائمة.
وأخيراً فقد استخدمت دراسات عديدة أساليب أخرى لمعالجة النشاط الزائد مثل التعاقد السلوكي ( العقد السلوكي هو اتفاقية مكتوبة تبين الاستجابات المطلوبة من الطفل والمعززات التي سيحصل عليها عندما يسلك على النحو المرغوب فيه ويمتنع عن إظهار النشاطات الحركية الزائدة ) والتعزيز الرمزي.
الاكتئاب
التعريف
هو مرض عقلي ذهاني ينتاب الشخص بشكل نوبات من الحُزن لا مبرر لهـا
الأسباب
إنَّ حوادث الوفاة .. تسبب الكآبة والحزن بصورة طبيعية ، ولفترة محدودة . ولكن هذه الحال إنَّ استمرت مدة طويلة وأثرت على صحة الشخص وغيرت من طراز حياته وأثرت في تفكيره .. أصبحت مرضاً يحتاج لتوجيه النظر إليه والاهتمام به قبل استفحال أمره إنَّ أسباب الكآبة على العموم غير معروفة تماماً ، ولكن يبدو أنَّوالظروف الحياتية لها دورها الكبير في إحداث المرض- كما العوامل النفسية المرتبطة بالتربية في المثال السابق وأن للوراثة علاقة بإحداث الاستعداد للمرض على الأقل ،
وبينت الأبحاث الحديثة أن اضطراب بعض العوامل الكيماوية في الجسم والدماغ قد يكون له دور
الأعراض
الكآبة الخفيفة :
وتتجلى بمظهر الخمود الشديد ، من قلة الحركة والميل للعزلة . يشعر المريض بتفاهة الحياة. وقد تراوده فكرة الانتحار ، ويشكو من أعراض بدنية متنوعة تشبه ما يسمى بالوهن العصبيالكآبة الشديدة : وفيها يبدو على المريض في وقت واحد ؛ مظهر الخمود الشديد والانقباض الانفعالي وتوتر العضلات والإطراق . يفقد المريض ثقته بنفسه ، ويبدو عليه فقد الأمل والاستسلام للقدر ، ويصاب بالأرق. وأحياناً يمتـنع عن الأكل
الكآبة الذهولية : وهي أشد أشكال الكآبة (إذ تصل إلى حد الذهول ، ويبدو فيها الجمود ؛ فالمريض صامت وخامد وهو مشغول بأفكار الموت . قد يحتاج المصاب للتغذية بالأنبوب
المعالجـة
إنَّ معالجة المصاب بالكآبة الخفيفة تعترضها كثير من الصعوبات ، ذلك لأن المريض لا يهتم بآراء الطبيب ويرفض الاستماع إلى إرشاداته
أما في الكآبة الشديدة فالمعالجة أقل صعوبة ، لأن المريض يبقى غالباً في حالة سكون لا يعارض في شيء أحيانا. وفيما يلي خطوات المعالجة
المعالجة الدوائية : الأدوية المضادة للكآبة، كلها يمكن استعمالها في المعالجة .. ولكن ضمن قواعد وشروط ، وحسب ما ينسبه الطبيب لكل حالة.
الصدمة الكهربائية: وهي مفيدة وفعّالة، وتستعمل في الكآبة الشديدة أو عند فشل المعالجة الدوائية . ولكن الأدوية الحديثة قلّلت الحاجة للمعالجة الكهربائية
جـ. العلاج النفسي : وهو يفيد في الحوادث التي تكون أسبابها خارجية
الخرف - مرض ألزهايمر
له عدة مسميات أخرى : الخبل ، العته الشيخوخي
التعريف
الخرف ؛ هو مرض عقلي ذهاني يتظاهر بنقص في الذاكرة والذكاء ويحدث غالباً في سن متقدم من العمر .
الأسباب :
أهمها التصلب الشرياني، والشيخوخة .
وقد يحدث الخرف أيضاً؛ بعد صدمة على الرأس ، أو في أعقاب أمراض جسمية مثل السفلس، وفي الأورام الدماغية . ويشاهد هذا المرض بين النساء أكثر مما يشاهد عند الرجال .
الأعراض :
يكون المصاب ضعيف الذاكـرة بالنسبة للحوادث القريبة ، قوي الذاكرة للحـوادث البعيدة ، قليل الاهتمام بمحيطه ، شديد الأنانية ، تخبو عنده العواطف الطبيعية ، وينقص النشاط الجنسي ، وتكثر الثرثرة والهذيان في أغلبية كلامه. وهو إضافة إلى ذلك سريع الغضب وقد يبكي لأتفه الأسباب ، ويغلب أنَّ يبقى في الليل ساهراً يتلهّى بأعمال صبيانية ، وفي بعض أشكال الخرف قد تحدث نوبات من الهياج الليلي تزعج النائمين . يختلّ الاهتداء عند المريض وقد يُضيع طريق بيته ، مما يسبب المشاكل خارج نطاق العائلة .
المعالجــة :
تكفي المداراة في البيت لحالات الخرف البسيطة ، فوجود المريض في بيئة يعرفها ... خيرُ له من بيئة لا يعرفها .. كالمستشفى.
يوضع المريض في المستشفى إنْ وجدت لديه حالة الهذيان والهيجان وعدم الاستقرار الليلي ، وفي حالة القيام بحركات منافية للآداب .
جـ. وأهم ما يُنتبه إليه ؛ محافظة المصاب من الضياع في الطريق أو تعرضه للنار أو سقوطه وإصابته بالكسـور .
د. يجب إعطاء المقويات العامة والفيتامينات. أما في حالة الهياج الليلي فتُعطى المهدئات.
هـ وقد بدأت تظهر أدوية حديثة قد تفيد بعض حالات الخرف البسيطة
الصـرع
الصرع ... ، (مرض عصبي): إذ أنَّ له كيان مرضي خاص كغيره من الأمراض العضوية .
ويحدث منفرداً في أحوال كثيرة .
والصرع ...، (عرض مرضي ) : لأنه يشاهد بين أعراض كثير من الأمراض العضوية .
ويزول بشفاء ذلك المرض .
والصرع ...، (مرض عقلي ): لأنـه يصيب الدماغ ... ولكن ماهية هذه الإصابة لا تزال
غير معروفة تماماً . ويحدث كذهان عقلي ( نُفاس ).
- وفي موضوعنا هنا يهمنا الاعتباران الأول والثاني ، ولذلك أوردنا هذا المرض في الفصل الخاص بـ(الأعراض العصبية) ، وسنتحدث عنه في نفس الوقت كمرض عصبي مستقل ، إذ أنَّ حوادثه في بلدنا ليست قليلة.
التعريف :
الصرع ؛ مرض عصبي يتميز بنوبات من فقدان الوعي ترافقها اختلاطات متعممة . وتستمر النوبة فترة قصيرة ثم تزول . أم الفاصلة بين نوبة وأخرى فقد تكون بضعة أشهر في الحالات الخفيفة ، بينما يمكن أنَّ تحدث النوبة بضع مرات في اليوم الواحد وذلك في الحالات الشديدة .
الأسـباب :
للصـرع أسباب وراثية وأسباب مكتسبة .
(أ) الأسباب الوراثية:
إنَّ للوراثة علاقة أكيدة بهذا المرض ، ويمكن أنَّ تكون هي السبب في كل حادثة لا يكتشف فيها إصابة عضوية في الدماغ .
(ب) الأسباب المكتسبة:
ويقصد بها الأسباب غير الوراثية التي يكتسبها المريض مـن العوامل المرضية المختلفة . وهي أسباب كثيرة ... أهمها :
التشـوهـات الخلقـية فـي الجمـلـة العصـبيـة المـركـزيـــة ؛ مـثـل اسـتسـقـاء الـرأس ، ويُسـمى (Hydrocephalus ) .
بعض أمراض الدماغ ؛ كالخراج الدماغي ، والأورام الدماغية ، والتهابات الدماغ ، وكسور الجمجمة التي تؤثر على الدماغ .
بعض الأمراض العامة ؛ مثل اليوريمية ، والتسمم بالكحول أو بغاز الفحم ، والحميات الحادة في الأطفال ، ومضاعفات تصلب الشرايين (ارتفاع الضغط والنزف الدماغي والصمة الدماغية ).
بعض الأدوية لها علاقة في إحداث الصرع إذا أعطيت بمقادير كبيرة ، مثل السلفاثايازول ، والستركنين ، والادرينالين ، والكافور ...
الأشكال والأعراض :
قبل أنَْ تحدث نوبة الصرع ، تسبقها حالة مخبرة - تخبر المريض عن قدوم النوبة - تسمى (النسمة Aura. ) . وتتجلى مظاهرها بأشكال عديدة من الاضطرابات الحسية ، كأن يشم المريض رائحة خاصة أو يسمع أصواتاً غريبة أو يرى أشكالا أو أشباحاً خاصة أو يشعر بطعم غريب في فمه ... وأحياناً تكون بشكل حس مزعج في إحدى مناطق البدن ، أو بشكل نفخة كالريح - ومنه تسميتها بالنسمة - . وعليه يمكن تعريف النسمة بأنها الاضطرابات الحسية التي تتقدم نوبة الصرع والتي تـنبيء عن قرب ظهور النوبة المفاجئ .
هذا وإن للصرع أشـكالاً عـديدة ، أهمها :
أولاً - الصـرع الكبير :
قد تكون النسمة في هذا الشكل غير موجودة أحياناً ، وتمر حوادثه بثلاث مراحل ؛ فقدان الوعي ، والإرتجاجات ، وعودة الوعي .
يبدأ فقدان الوعي فجأة ويرافقه فقدان الحركة ، فيسقط المريض بشكل تشنجي ويظهر الزبد على الفم ، وقد يعض المريض لسانه كما قد يتبول أو يتغوط . وتستمر هذه المرحلة حوالي الدقيقة الواحدة .
وأخيرا تبدأ فترة الهدوء فيصبح التنفس عميقاً ويعود الوعي تدريجيـاً ... وتنتهـي النوبـة . وعندما يصحو المريض يكون في حالة ذهول ولا يذكر شيئاً مما جرى .. ولكنه يشعر بصداع شديد يدفعه للنوم العميق ، ليستفيق بعدها وقد عاد طبيعياً . وبعض المرضى يستطيع أنَّ يعود إلى أعماله الاعتيادية بعد انتهاء النوبة مباشرة .
ثانيـاً: الصرع الـدائم :
وفي هذا الشكل تتعاقب النوبات بصورة مستمرة دون فاصلة ، فيبقى المريض فاقداً وعيه بشكل دائم مع حدوث نوبات اختلاجية بين حين وآخر ولهذا فإن المريض قد يموت نتيجة للجهد العضلي العصبي الدماغي . وعليه فإن هذا الشكل من الصرع شديد الخطورة ويستوجب الإسراع في المعالجة ونشير إلى أنَّ الحرارة ترتفع فيه كثيراً.
ثالثاً - الصرع الجزئي :
يسمى أيضاً (صرع جاكسون )، وتكون النسمة فيه واضحة ويتبعها ذهول واضطراب في الذاكرة دون أنَّ يفقد المريض وعيه ، وتظهر اختلاجات وتشنجات عضلية في موضع واحد من الجسم فقط ، ثم تنتشر إلى الأقسام المجاورة .
رابعاً - الصرع الصغير :
ويدعى كذلك (الغياب الصرعي ) والنسمة فيه قد تكون مفقودة ، وهي إنْ ظهرت كانت خفيفة . ويتميز هذا الشكل باضطراب بسيط في الوعي لعدة ثوان فقط ثم يعود المريض طبيعياً رأسا . وهكذا فإن الصرع الصغير يختلف عن الأشكال السابقة بعدم فقدان الوعي وعدم ظهور الاختلاجات . وقد تحدث هذه النوبة دون أنَّ يشعر بها أحد ولا تؤثر على سير عمل المريض . فمثلاً يكون المريض واقفاً بين رفقائه وهو يتكلم في موضوع مهم ، وفجأة يتوقف عن الكلام بضع ثوان ، يعود بعدها لتكملة حديثه طبيعياً ... وقد يلاحظ عليه لشحوب الوجه أثناء توقف الكلام .
إنَّ الصرع الصغير يبدأ عادة منذ الطفولة ويستمر حتى دور المراهقة وعند ذلك إما أنَّ يشفى أو أنَّ يتحول إلى الصرع الكبير .
المعالجـة :
قد يبقى المصاب سنوات ، في مأمن من حدوث النوبة ما دام مستمراً على تعاطي الدواء ، فإذا قطعه ... أصبح مهدداً بحدوثها في أي وقت كان . ويتبين من هذا أنَّ الصرع ليس له معالجة شافية قطعية . ويمكن اختصار ما يمكن قوله في المعالجة ؛ بالنقاط التالية:
إنَّ المعالجة السببية هي المعالجة الأساسية في حالة معرفة السبب ، ولكن اكتشاف السبب ليس بالأمر اليسير .
والأدوية المفيدة في الصرع كثيرة ، ولكل منها استطباتاته الخاصة بحسب الأشكال السريرية المختلفة للمرض .
يوصى المريض بتغيير وظيفته أو صنعته إنَّ كان فيها خطر على حـياته عـند حـدوث النوبة ، كأن يتجنب قيادة السيارات أو الاقتراب من المكائن الضخمة أو الوقوف على المرتفعات عند مزاولة أعمال البناء أو الهندسية ... وماشـابه .
أما عند حدوث النوبة؛ فإن كل ما يمكن أنَّ يُجرى للمريض ؛ هي الأمور التي سنأتي على ذكرها عند التحدث عن التمريض .
التمـريـض :
لا حاجة للمريض بدخول المستشفى إلا في الحالات الخطرة ، كما في الصرع الدائم مثلاً أو في الحالات التي تتكرر فيها النوبات بفترات قصيرة يتعذر معها إسعافه في كل مرة . وعند ذلك يكون بحاجة إلى تمريض خاص .
ونبحث تمريض المصروعين في حالتين ؛ حالة النوبة وحالة الراحة :
(أ) في حالة النوبة:
إنَّ الأمور التي سنذكرها هنا ليست خاصة بالممرضة وحدها ، بل إنها من الأمور التي يمكن تطبيقها على المريض في بيته ، ولذلك فهي تهم أهل المريض أيضاً أو الأشخاص الذين هم بتماس معه .
وإن إسعاف المريض أثناء نوبة الصرع لا يتطلب أكثر من :
وضع قطعة قماش أو قطعة خشب بين الفكين لمحافظة اللسان من العض الشديد .
بذل الجهد لمنع الاختناق بمفرزات الفم والبلعوم (وخاصة عند الأطفال ) وذلك بإزالة هذه المفرزات جهد الإمكان أو إمالة الرأس جانباً على الأقل .
محافظة المريض لكي لا يتعرض للاصطدام بشيء يؤذيه أثناء الارتجاج .
إبقائه في مكانه على هذا الوضع إلى أنْ تنتهي النوبة تلقائياً.
هـذا ... وعلى الممرضة أنَّ تقدم للطبيب معلومات كافية عن النوبة ، تشمل : وقت حدوث النوبة ، ومدتها ، والمكان الذي حدثت فيه ، مع وصف كامل للنوبة نفسها ؛ من ناحية كيفية حدوثها ، ونوع الاختلاجات وشدتها ، وخروج الزبد ، وما إذا كان قد رافقها قيء أو عض اللسان ، أو أنَّ المريض قد تبول أثناء النوبة .
- وهذه المعلومات ضرورية كذلك بالنسبة للمرضى غير الراقدين في المستشفى ، ومن واجب ذوي المريض تسجيلها وعرضها على الطبيب المعالج.
(ب) حالة الراحـة:
ويُقصد بحالة الراحـة ؛ الفترات بين النوبات . وخلالها يُستحسن أنَّ يقضي المريض وقته بأعمال خفيفة يتلهى بها ، كأن يساعد في توزيع الطعام على مرضى الردهة مثلاً أو يساعد المرضى في الأعمال البسيطة . وأثناء ذلك يجب أنَّ يبقى بعيداً عن الأماكن الخطرة ، التي يصاب فيها بأذى إنَّ حدثت له نوبة فجأةً ، فيلزم أنْ لا يقترب مثلاً من مواقد النار أو الأجهزة الكهربائية أو الدرج أو غيرها . وإضافة إلى ما سبق فعلى الممرضة أنْ تنتبه إلى إعطائه الأدوية الموصوفة له مواعيدها المحـددة